انواع روشهای زایمان براساس روش انجام و موقعیت جنین + جدول مقایسه

انواع مختلفی از زایمان وجود دارد که میتوان آنها را بر اساس روش انجام و موقعیت جنین در رحم مادر دستهبندی کرد. در هرکدام از این روشها، پزشک متخصص باتوجهبه شرایط مادر باردار، امکانات و وضعیت جنین برای انجام زایمان اقدام خواهد کرد. بسیاری از شما تنها با دو نوع زایمان یعنی سزارین و طبیعی آشنا هستید اما شگفتزده خواهید شد وقتی که درباره روشهای مختلف این رخداد زیبا برای شما بگوییم. بههمیندلیل در این مقاله از بلاگ دکترساینا انواع زایمان را معرفی میکنیم و از شرایط انجام آنها خواهیم گفت، از طبیعی و سزارین گرفته تا روشهایی که حتی تاکنون اسمشان را هم نشنیدهاید!
فهرست آنچه میخوانید:
انواع روشهای زایمان براساس روش انجام
برای بسیاری از خانمهای باردار سخت است که بدانند هنگام زایمان دقیقا چه اتفاقی رخ میدهد. البته این موضوع در مورد زایمان طبیعی و سزارین کمتر صادق است و بیشتر این ابهامات به روشهای دیگری برمیگردد که اکثر ما با آنها آشنا نیستیم. وقتی زمان زایمان فرا میرسد، زوجین برای رفتن به بیمارستان و بخش زنان آماده میشوند، اما شاید اصلا ندانند که پس از ورود به اتاق عمل چه اتفاقاتی قرار است رخ دهد. بهترین راهکار در چنین شرایطی، صحبت با پزشک متخصص زنان و جراح است تا از روند انواع زایمان اطلاعاتی در اختیار شما قرار دهد. خبر خوب اینکه میتوانید از اطلاعاتی که در ادامه ارائه میشود نیز بهعنوان سندی معتبر و جامع برای آشنایی با انواع زایمان استفاده کنید.
۱. زایمان طبیعی یا زایمان واژینال بدون کمک
زایمان طبیعی یکی از متداولترین روشهای تولد نوزاد در بسیاری از کشورها است. جالب است بدانید که ۶۸% از زایمانها در آمریکا بهروش طبیعی است اما آمار زایمان سزارین در ایران بالاتر است.
در زایمان طبیعی، نوزاد از طریق مجرای تولد یا دهانه رحم و واژن مادر متولد خواهد شد. این روش رایجترین و اولین روش زایمان بوده و خطرات کمتری در مقایسه با سزارین برای مادر دارد. زایمان طبیعی اغلب بین هفتههای ۳۷ تا ۴۲ بارداری انجام میشود یعنی درست زمانیکه کیسه آب جنین پاره شده است و واژن مادر باردار شرایط مناسب زایمان یعنی رسیدن به ۱۰ سانتیمتر آزادی برای خروج نوزاد را دارد.
لازم است بدانید که گاهی در زایمان طبیعی، پزشک متخصص زنان و زایمان برشی کوچک در دهانه واژن ایجاد میکند تا از طریق آن، سر کودک راحتتر از واژن عبور کرده و خارج شود. به این برش کوچک، «اپیزیوتومی» میگویند. ممکن است بسیاری از مادران به ایجاد این برش نیاز نداشته باشند.
مزایای زایمان طبیعی
- مادر زودتر از روش سزارین بهبود پیدا میکند؛
- زایمان طبیعی ایمنترین روش زایمان برای مادر باردار و نوزاد است؛
- در این روش، میزان عفونت کمتری مادر باردار و نوزاد را تهدید خواهد کرد؛
- نوزاد در معرض خطرات و مشکلات تنفسی کمتری قرار دارد و سیستم ایمنی قویتری نیز خواهد داشت؛
- شیردهی به نوزاد با زایمان طبیعی برای مادر راحتتر است.
انواع روشهای زایمان طبیعی
بهصورت کلی، انواع زایمان طبیعی به ۲ روش زیر انجام میشود:
- زایمان واژینال خودبهخود
زایمان واژینال خودبهخود یکی از انواع زایمان طبیعی است که بدون استفاده از داروهای محرک و معمولا در هفته ۴۰ بارداری انجام میشود.
- زایمان با القا یا زایمان واژینال القایی
در زایمان واژینال القایی، برخلاف زایمان خودبهخودی، از داروها یا تکنیکهایی برای شروع زایمان استفاده کرده تا دهانه رحم برای خروج نوزاد، نرم یا باز شود. این روش زایمان را معمولا زمانی پزشک متخصص توصیه میکند که مادر باردار دارای شرایط پزشکی ویژه بوده یا از موعد مقرر زایمان او گذشته است. در این روش، زایمان با تجویز و مصرف پیتوسین (شکل مصنوعی داروی اکسیتوسین) القا خواهد شد.

۲. زایمان کمکی واژینال (زایمان با وکیوم یا فورسپس)
زایمان کمکی واژینال زمانی انجام میشود که پزشک متخصص زنان و زایمان از فورسپس (Forceps) یا دستگاه وکیوم برای خارج کردن نوزاد از واژن مادر استفاده کند. از این روش زایمان معمولا زمانی استفاده میشود که شرایط زیر وجود داشته باشد:
- فرایند زایمان خیلی طول کشیده باشد؛
- در زایمان پیشرفتی حاصل نشده باشد؛
- مادر باردار تا اندازهای خسته شده باشد که نتواند با زور زدن به پیشرفتن نوزاد در دهانه رحم کمک کند؛
- مادر یا فرزند دچار علائم فرسودگی شده باشند.
انواع زایمان کمکی واژینال
روشهای زایمان کمکی واژینال که پزشک متخصص زنان و زایمان پیشنهاد میدهد، به شرایط مادر و نوزاد بستگی دارد. این شرایط بیشتر مربوط به زمان زایمان هستند. لازم است بدانید که ۲ روش زیر تقریبا مشابه یکدیگر عمل میکنند و انتخاب بین آنها به تجربه و تخصص پزشک زنان و زایمان بستگی دارد. روشهای زایمان کمکی واژینال به شرح زیر است:
- زایمان فورسپس
فورسپس نوعی ابزار جراحی شبیه به انبر است که متخصص زنان و زایمان از آن برای گرفتن سر نوزاد و هدایت بدن او به خارج از کانال زایمان استفاده میکند.
- زایمان با خلأ یا وکیوم
در زایمان با خلأ، پزشک متخصص زنان و زایمان از یک ساکشن کوچک فنجانمانند استفاده میکند. این دستگاه ساکشن یا وکیوم روی سر نوزاد قرار گرفته و پمپی به آن متصل است که در حین اعمال خلأ، سر نوزاد را از کانال زایمان بیرون میکشد.
۳. زایمان سزارین
در سزارین، پزشک متخصص زنان و زایمان از برشهای جراحی در شکم و رحم مادر باردار برای بهدنیاآوردن نوزاد استفاده میکند. زمان زایمان را در این روش میتوان از قبل برنامهریزی کرد اما اگر بنابهدلایل پزشکی و در صورت بروز مشکلی خاص، نیاز به زایمان زودتر باشد، لازم است سزارین قبل از تاریخ تعیینشده توسط پزشک متخصص زنان انجام شود.
این روش تولد نوزاد در ایران بسیار متداول است و اکثر زنان باردار با سزارین نوزاد خود را به دنیا میآورند.
شرایط تجویز زایمان سزارین برنامهریزیشده
- مادر باردار قبلا سزارین شده باشد؛
- جنین جفت سرراهی دارد؛
- نوزاد بزرگتر از حالت عادی یا به ماکروزومی جنینی مبتلا باشد؛
- جنین بریچ باشد؛
- نوزادها چندقلو باشند؛
- ایمنی و سلامت نوزاد در خطر است؛
- مادر دچار فیبروز رحم یا انسدادهای دیگر باشد.
نکته مهم اینجاست که ممکن است پزشک متخصص در حین زایمان طبیعی، برای انجام سزارین اقدام کند. در این موارد، مادر و جنین یکی از شرایط زیر را دارند.
شرایط تجویز زایمان سزارین حین زایمان طبیعی
- جنین دچار سندرم دیسترس جنینی یا اضطراب و زجر جنینی شده باشد، به این مفهوم که نمیتواند زایمان طبیعی را تحمل کند؛
- با وجود همکاری مادر، نوزاد پیشرفت قابلتوجهی در دهانه رحم برای خروج و تولد نداشته باشد؛
- جنین دچار افتادگی بند ناف شده باشد؛
- جنین دچار جداشدگی جفت شده باشد؛
- مادر بیشازحد انتظار خونریزی داشته باشد.
لازم است بدانید که سزارین میتواند خطراتی را برای مادر و نوزاد داشته باشد و بهعبارتی خطرات آن بیشتر از زایمان طبیعی است.
خطرات زایمان سزارین
چنین خطراتی ممکن است در زایمان سزارین اتفاق بیفتد:
- مادر و نوزاد دچار عفونت شوند؛
- مادر حین سزارین خون زیادی از دست دهد؛
- لخته خونی پاره شده، وارد جریان خون مادر شود و به آمبولی بینجامد؛
- به روده و مثانه مادر آسیب وارد شود؛
- مادر به چسبندگیهای شکمی دچار شود.
همچنین بهبودی جای زخم در سزارین، طولانیتر از زایمان طبیعی بوده و مادر به استراحت طولانیتری در بیمارستان نیاز دارد.
مزایای سزارین
در کنار تمامی این معایب، سزارین مزایایی نیز برای مادر و نوزاد دارد که به شرح زیر هستند:
- نوزاد با خطرات آسیبدیدگی در زمان خروج از واژن مواجه نیست؛
- خطر کمبود اکسیژن در زایمان طبیعی را ندارد؛
- خطرات احتمالی بیاختیاری ادرار یا اختلال عملکرد جنسی مادر را کمتر تهدید میکند.
۴. زایمان طبیعی بعد از سزارین (VBAC)
زایمان واژینال بعد از سزارین که به اختصار به آن VBAC میگویند زمانی انجام میشود که مادر باردار قبلا سزارین داشته و ممکن است بتواند نوزاد فعلی خود را از طریق زایمان طبیعی و واژینال بعد از سزارین بهدنیا بیاورد.
از آنجاییکه بریدگی ناشی از جراحی سزارین باعث ایجاد اسکار روی رحم میشود، نگرانیهایی وجود دارد مبنی بر اینکه فشار زایمان طبیعی یا واژینال باعث باز شدن اسکار و در نتیجه پارگی رحم در امتداد آن شود. بنابراین اگر متخصص زنان و زایمان بعد از سزارین بخواهد برای زایمان طبیعی اقدام کند، لازم است شرایط و موارد بسیاری را در نظر بگیرد.
شرایط انجام زایمان طبیعی بعد از سزارین
همانطور که اشاره شد، مادرانی که سزارین داشتهاند، ممکن است بتوانند زیر نظر پزشک متخصص زنان و زایمان برای زایمان طبیعی اقدام کنند. در این وضعیت، لازم است معیارها و موارد بسیاری لحاظ شود تا احتمال موفقیت زایمان طبیعی بعد از سزارین یا VBAC افزایش پیدا کند:
- متخصص زنان و زایمان، برش عرضی کمی در حین سزارین ایجاد میکند. این روش متداول برای انجام سزارین است مگر اینکه نیاز باشد نوزاد را با عجله متولد کرد.
- مادر باردار نباید ناهنجاری یا اسکاری روی رحم داشته باشد تا زایمان طبیعی موفق بعد از سزارین بدون خطر پارگی رحم انجام شود.
- مادر باردار باید قبلا زایمان طبیعی داشته باشد.
- مادر باردار قبلا تجربه پارگی رحم را نداشته باشد.
۵. زایمان طبیعی بدون درد (اپیدورال)
زایمان اپیدورال بهمعنی دریافت داروی بیهوشی اپیدورال برای زایمان است. زمانیکه مادر باردار شرایط زایمان طبیعی یا واژینال را داشته باشد، نیازی به استفاده از این دارو نخواهد بود اما در شرایط سزارین، این پزشک متخصص بیهوشی است که دریافت اپیدورال را تشخیص خواهد داد.
تحقیقات نشان داده که حدود ۷۰% تا ۷۵% از زنان بارداری که سزارین داشتهاند، زایمان با استفاده از اپیدورال را رایجترین و مؤثرترین روش برای بیحس کردن و تسکین درد حین زایمان گزارش کردهاند.
اپیدورال دارویی بیحسکننده است که از طریق سوزن یا یک کاتتر (لولهای کوچک و انعطافپذیر) در بخش پایین کمر زن باردار تزریق خواهد شد. پس از تزریق، سوزن برداشته میشود، اما کاتتر باقی میماند تا در صورت لزوم و زیاد شدن درد در حین زایمان، دارو مجدد تزریق شود. اپیدورال پس از تزریق به کمر مادر باردار نوعی بیحسی نواری از ناحیه ناف تا بالای پاها را ایجاد کرده و در نتیجه نیازی به بیهوشی کامل مادر نخواهد بود. در این شرایط، مادر باردار حین زایمان هوشیار است اما درد زایمان را حس نخواهد کرد.
۶. زایمان در آب
زایمان در آب به این معنی است که مادر باردار برخی یا تمام مراحل زایمان را در یک وان آب گرم انجام میدهد. بنابراین نوزاد در زیر آب به دنیا میآید و مادر میتواند بلافاصله پس از تولد او را از آب خارج کند.
علت اصلی انتخاب روش زایمان در آب، القای آرامش و تحمل درد کمتر برای زنان باردار است. وان زایمان را میتوانید برای روز زایمان به خانه آورده یا این روش را در مراکز درمانی انجام دهید. برخی از بیمارستانها ممکن است این روش زایمان را ارائه دهند اما قاعدتا تعداد آنها در ایران بسیار کمتر از کشورهای خارجی است.
فواید زایمان در آب برای مادر و نوزاد
- زنان باردار با زایمان در آب درد کمتری را تحمل میکنند و آرامش بیشتری دارند؛
- زایمان در آب به زنان باردار اجازه میدهد بهسادگی در موقعیتهای مختلف حرکت کرده و بهترین زاویه زایمان را پیدا کنند تا درد کمتری را تحمل کنند؛
- همسر مادر باردار نیز در حین زایمان در آب میتواند به او کمک کند.
معایب زایمان در آب برای مادر و نوزاد
- برخی از متخصصان معتقدند که زایمان در آب میتواند خطر عفونت را افزایش دهد اما تا زمانیکه آب تمیز و شیرین باشد، احتمال این خطر کاهش پیدا خواهد کرد؛
- زایمان در آب اگر در خانه بهخوبی پیش نرود، نیاز به انتقال مادر باردار به بیمارستان خواهد بود که خود میتواند زمانبر بوده و خطراتی برای مادر و نوزاد داشته باشد.

۷. زایمان در خانه
تا ۷۵ سال پیش، زایمان در خانه تنها گزینه برای تولد نوزاد بود. این زایمان طبیعی توسط خود مادر یا فردی تجربی انجام میشد که به قابله یا ماما معروف بود. زایمان در خانه، روشی کمتر تهاجمی و بدون دخالت ابزارهای جراحی است که خطر کمتری برای نوزاد دارد. البته تبحر و مهارت ماما در این روش بسیار مؤثر است.
زنانی که زایمان در خانه را ترجیح میدهند، لازم است در کلاسهای آموزشی شرکت کنند تا با چگونگی آمادگی برای این روش زایمان آشنا شوند.
موضوعات کلاسهای آمادگی برای زایمان در خانه
در این کلاسها موارد زیر به مادر باردار آموزش داده میشود:
- مراحل زایمان در خانه؛
- تنفس و تکنیکهای آرامسازی مادر باردار؛
- اتفاقات بعد از زایمان برای واژن؛
- نحوه آمادگی برای زایمان در خانه؛
- آشنایی با گرفتن نوزاد از واژن.
نکته اصلی اینجاست که در حال حاضر و با وجود امکاناتی که حتی در روستاها نیز در دسترس است، زایمان در خانه با درصد بسیار پایینی و آنهم در شرایط بسیار اضطراری یا در نقاط دورافتاده بدون دسترسی به مراکز درمانی انجام میشود.
۸. زایمان با هیپنوتیزم
هیپنوتیزم یکی از روشهای غیرمتداول برای زایمان است که در آن مادر باردار با هیپنوتیزم آرام شده و احساس اضطراب و درد او کاهش پیدا خواهد کرد.
روشهای هیپنوتیزم برای زایمان
برخی از تکنیکهایی که در زایمان با هیپنوتیزم از آنها استفاده میشود، میتوان به موارد زیر اشاره کرد:
- موسیقی؛
- تجسم؛
- تفکر مثبت؛
- کلمات آرامشبخش.

انواع زایمان بر اساس موقعیت جنین
دستهبندی دیگری از انواع زایمان، روشهایی بر اساس موقعیت جنین است. در این روشها، پزشک متخصص با ارزیابی موقعیت جنین در رحم مادر، روش مناسب زایمان را پیشنهاد خواهد داد.
۱. زایمان بریچ (نشیمنگاهی)
بهترین موقعیت برای جنین در داخل رحم زمان زایمان، قرارگیری سر بهسمت پایین یا بهسمت دهانه رحم است. این وضعیت قرارگیری جنین، حرکت او بهسمت واژن و زایمان را راحتتر و ایمنتر خواهد کرد. در هفتههای آخر بارداری، متخصص زنان و زایمان، وضعیت جنین در رحم را بررسی میکند. در این بررسیها، اگر مشخص شود جنین در وضعیت طبیعی قرار ندارد، ممکن است نیاز به سونوگرافی باشد. اگر سونوگرافی بارداری نشان دهد که جنین بریچ است، متخصص زنان تلاش میکند تا روش زایمان ایمنی را به شما پیشنهاد دهد. وضعیت بریچ را اینطور تصور کنید که گویی جنین در رحم شما نشسته و سر او بهسمت بالا باشد.
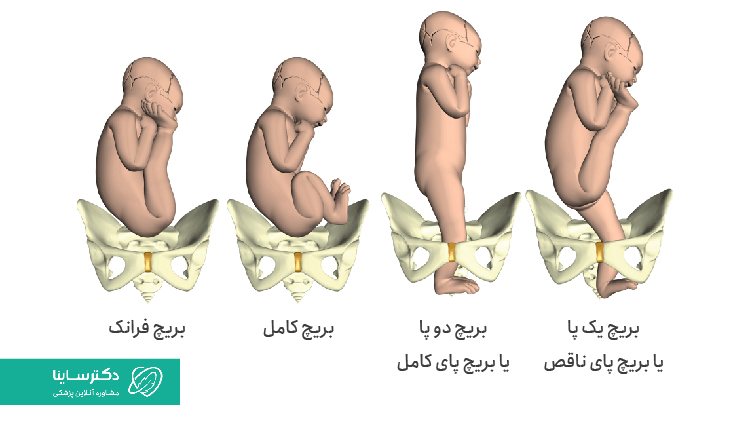
انواع بریچ
- بریچ کامل: در بریچ کامل، زانوهای جنین خم شده و گویی داخل رحم نشسته باشد؛
- بریچ فرانک: در بریچ فرانک، پاهای جنین بهسمت بالا کشیده شده و نزدیک سر او قرار دارد؛
- بریچ پا: در بریچ پا، یک پا یا هر دو پای جنین روی دهانه رحم مادر قرار میگیرد.
برای زایمان بریچ، پزشک متخصص تلاش میکند تا جنین را بهسمت درست برگرداند (تکنیکهای مورداستفاده را در ادامه توضیح خواهیم داد). در این شرایط امکان زایمان طبیعی وجود دارد اما اگر جنین در راستای درست قرار نگیرد، پزشک متخصص زنان و زایمان برای سزارین اقدام خواهد کرد.
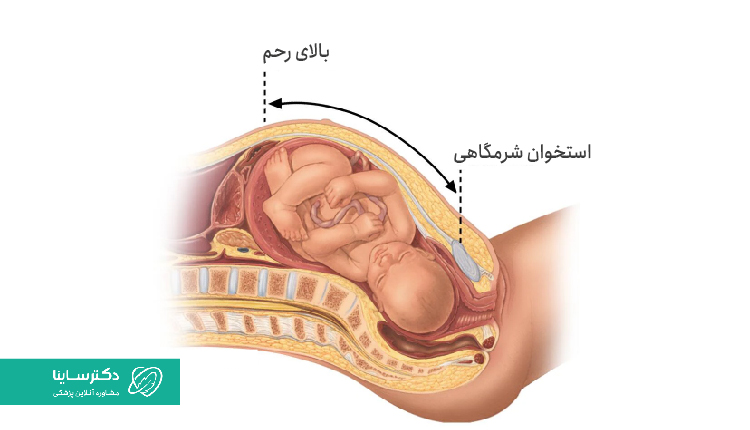
۲. زایمان عرضی
تقریبا در ۹۷ درصد از زایمانها، سر جنین بهسمت پایین میچرخد که بهترین حالت برای زایمان طبیعی یا واژینال خواهد بود. این چرخش سر جنین به خروج او از دهانه رحم و واژن کمک بزرگی خواهد کرد. تنها در ۱ درصد از موارد، موقعیت عرضی جنین رخ میدهد. در این شرایط است که شانه، بازو یا تنه جنین ابتدا ظاهر خواهد شد. این اتفاق بههیچعنوان برای زایمان طبیعی خوب نیست و زایمان واژینال در این شرایط غیرممکن میشود. در این شرایط، پزشک متخصص ۲ گزینه پیشروی خود دارد که به شرح زیر هستند:
- با چرخاندن جنین وضعیت فیزیکی او را برای انجام زایمان طبیعی اصلاح کند؛
- برای انجام سزارین اقدام کند.
بنابراین، اینکه در این شرایط چطور برای زایمان عرضی اقدام میشود به مهارت و تخصص پزشک متخصص زنان و زایمان و شرایط مادر و موقعیت جنین در رحم بستگی دارد.
تکنیکهای چرخاندن جنین در زایمانهای بریچ و عرضی
در مورد چرخاندن جنین در رحم، پزشک میتواند تکنیکهای زیر را انجام دهد:
- تکنیک وبستر
در این روش، متخصص مراقبتهای بهداشتی، با حرکت دادن باسن مادر باردار کمک میکند تا رحم آرام شده و جنین فضای بیشتری برای حرکت داشته باشد. لازم است بدانید که این روش تأیید علمی ندارد و تجربی است.
- تکنیک سفالیک
این روش که معمولا در هفته ۳۶ بارداری یا بعد از آن انجام میشود، شامل اعمال فشار روی شکم مادر باردار است تا سر و باسن جنین در راستای درستی قرار گیرد.
۳. زایمان ماکروزومی (جنین بزرگ)
ماکروزومی جنین وضعیتی است که در آن وزن جنین بالاتر از حد متوسط است. بهدنیاآوردن نوزادی بزرگ میتواند برای زنان باردار بسیار دشوار باشد و شاید نتوان برای زایمان طبیعی یا واژینال بدون کمک اقدام کرد چون در این شرایط نهتنها مادر در خطر پارگی واژن قرار دارد، بلکه ممکن است مشکلات تنفسی و برخی خطرات دیگر نیز نوزاد را تهدید کند. پزشک متخصص در چنین شرایطی سزارین را پیشنهاد خواهد کرد.
البته لازم است بدانید که همواره پزشک متخصص زنان و زایمان ممکن است سزارین را در زایمان ماکروزومی پیشنهاد ندهد. تنها در شرایط زیر است که احتمال سزارین بیشتر از زایمان طبیعی یا واژینال خواهد بود.
شرایط تجویز سزارین بهجای طبیعی در ماکروزومی جنین
- مادر باردار دیابت دارد و وزن جنین بیشتر از ۴٫۵ کیلوگرم تخمین زده شده است.
- مادر باردار دیابت ندارد اما وزن جنین بیشتر از ۵ کیلوگرم تخمین زده شده است.
دلایل اصلی ماکروزومی جنین
از جمله مهمترین دلایلی که باعث ماکروزومی جنین میشود میتوان به موارد زیر اشاره کرد:
- مادر یا پدر در حین بارداری یا تولد خود، جنینی بزرگ بودهاند؛
- مادر در طول بارداری بیش از اندازه وزن اضافه کرده است؛
- مادر به دیابت مبتلا است؛
- نوزاد مبتلا به دیستوشی شانه است. در این شرایط، یکی یا هر دو شانه نوزاد حین زایمان در داخل لگن مادر گیر میکند.
عوامل مؤثر در انتخاب نوع زایمان
حالا که با انواع زایمان آشنا شدیم، خوب است بدانیم که عوامل متعددی در انتخاب نوع زایمان دخیل هستند. مهمترین آنها به شرح زیر است:
- وضعیت جسمانی مادر باردار؛
- توان مادر برای زایمان طبیعی یا سزارین؛
- شرایط و وضعیت اضطراری یا غیرعادی جنین؛
- امکانات موجود در مرکز درمانی یا بیمارستان؛
- تعداد جنینها؛
- شرایط جفت؛
- وضعیت قرارگیری جنین در رحم مادر؛
- طولانی شدن زمان زایمان؛
- احتمال آسیب و پارگی رحم بهدلیل سزارینهای قبلی؛
- واکنش بدن مادر به داروهای بیهوشی؛
- وزن جنین.
کدام نوع زایمان بهتر است؟ (جدول مقایسه)
برای انتخاب بهترین زایمان برای مادر و نوزاد باید موارد بسیاری بررسی شود که از جمله مهمترین آنها میتوان به وضعیت جسمی مادر و شرایط و موقعیت جنین در رحم اشاره کرد. در جدول زیر میتوانید بر اساس شرایط و مزایا، بهترین نوع زایمان را انتخاب کنید:
مقایسه انواع زایمان
| نوع زایمان | مزایا | شرایط |
| زایمان طبیعی یا واژینال |
- خارج شدن مایع درون ریه نوزاد و در نتیجه عملکرد تنفسی بهتر نوزاد؛ - دریافت باکتریهای مفید توسط نوزاد حین زایمان و در نتیجه عملکرد بهتر روده و سیستم ایمنی نوزاد. |
- توانایی تحمل درد توسط مادر؛ - شرایط ایدئال جنین در رحم؛ - قرار گرفتن سر جنین رو به دهانه رحم و پایین؛ - وزن مناسب جنین؛ - نبود شرایط اورژانسی برای مادر و جنین. |
| زایمان سزارین |
- پیشبینی زمان زایمان؛ - عدم احساس درد حین زایمان بهدلیل استفاده از داروی بیحسی؛ - آسیب کمتر به نوزاد در مقایسه با زایمان طبیعی. |
- بزرگ بودن جنین یا ماکروزومی جنین؛ - عدم تحمل مادر برای انجام زایمان طبیعی یا توان جسمی پایین مادر؛ - سزارین قبلی مادر؛ - جنین بریچ؛ - نوزاد چندقلو؛ - شرایط اورژانسی مادر و جنین. |
| زایمان عرضی |
- عدم آسیب به جنین حین انجام فرایند چرخش در رحم؛ - به صفر رسیدن گیر کردن شانه و تنه جنین در لگن هنگام زایمان. |
- قرار گرفتن جنین بهصورت عرضی در رحم؛ - شانههای گیر کرده در لگن؛ - عدم امکان چرخش جنین در رحم. |
| زایمان ماکروزومی |
- عدم نیاز به ایجاد برش در واژن؛ - بهصفررسیدن احتمال پارگی واژن. |
- جنین بزرگتر از اندازه متوسط. |
| زایمان بریچ |
- زایمان آسان جنین بریچ؛ - عدم آسیب به جنین حین انجام فرایندهای چرخش در رحم. |
- موقعیت نامناسب جنین در رحم؛ - عدم چرخش جنین در رحم با وجود انجام اقدامات لازم؛ - دیر شدن زمان زایمان. |
| زایمان طبیعی بعد از سزارین |
- عدم نیاز به برش مجدد روی شکم و رحم؛ - کاهش دوره استراحت مادر باردار در بیمارستان؛ - بهبودی سریعتر مادر. |
- عدم وجود ناهنجاری یا اسکار روی رحم مادر براثر زایمان سزارین قبلی؛ - زایمان طبیعی مادر در دورههای قبلی؛ - عدم تجربه پارگی رحم در مادر؛ - احتمال پایین پارگی رحم حین زایمان طبیعی بعد از سزارین. |
| زایمان کمکی واژینال |
- خروج سریعتر نوزاد از رحم و دریافت بهموقع اکسیژن؛ - زایمان سریعتر و آسانتر. |
- عدم پیشرفت جنین در دهانه رحم با وجود همکاری مادر در زایمان طبیعی؛ - موقعیت نامناسب سر جنین در رحم. |
| زایمان در آب |
- کاهش درد مادر حین زایمان طبیعی؛ - قرارگیری در موقعیتهای مختلف برای یافتن بهترین وضعیت زایمان؛ - کمک پدر نوزاد برای زایمان مادر. |
- نداشتن تحمل زیاد برای درد زایمان؛ - نبود شرایط دریافت داروهای بیحسی یا واکنش به این داروها. |
کلام آخر دکترساینا
همانطور که در این مقاله مطالعه کردید، انواع مختلفی از زایمان وجود دارد که به ۲ دسته اصلی، بر اساس روش انجام و موقعیت جنین، تقسیم میشوند. هرکدام از انواع زایمان بنا به دلایل مختلفی توسط پزشک متخصص پیشنهاد خواهند شد. بهعنوانمثال اگر مادر باردار شرایط و توان جسمی برای زایمان طبیعی را داشته باشد، قاعدتا این روش بسیار ایمنتر و بهتر از سزارین خواهد بود اما در شرایطی که جنین بریچ شده باشد، پزشک متخصص در صورت عدم امکان چرخاندن جنین، سزارین را پیشنهاد خواهد کرد. در هر صورت، بهعنوان مادری آگاه لازم است با انواع روشهای زایمان آشنا شده و در مراحل مختلف بارداری از پزشک متخصص مشورت بگیرید. در صورتیکه نیاز به راهنمایی برای انتخاب بهترین روش زایمان دارید یا میخواهید اطلاعات کاملتری کسب کنید، میتوانید از دانش و تخصص پزشکان مجرب دکترساینا استفاده کنید و مشاوره بگیرید.
برای مشاهده لیست بهترین متخصص زنان و بارداری کلیک کنید:
ارتباط تلفنی با متخصص بارداری ارتباط آنلاین با متخصص بارداریسؤالات متداول
عوامل زیادی در درد زایمان دخیل هستند و میزان درد به شرایط بدنی مادر باردار بستگی دارد. برخی از زنان، زایمان طبیعی را دردناک میدانند اما برخی دیگر معتقدند سزارین دردناکترین نوع زایمان است.
زایمان طبیعی ایمنترین و رایجترین نوع زایمان در بسیاری از کشورها است اما آمار زایمان سزارین در ایران بالاتر است. اکثر متخصصان و پزشک زنان، زایمان طبیعی را توصیه میکنند مگر اینکه مادر باردار شرایط ویژهای داشته باشد.
- https://my.clevelandclinic.org/health/articles/9675-pregnancy-types-of-delivery
- https://www.webmd.com/baby/delivery-methods
- https://www.medicinenet.com/7_childbirth_and_delivery_methods/article.htm
- https://my.clevelandclinic.org/health/diseases/17795-fetal-macrosomia
- https://www.verywellhealth.com/transverse-baby-position-5179519
- https://www.yalemedicine.org/news/epidural-anesthesia
- https://www.mountsinai.org/health-library/special-topic/breech-birth
- https://www.wyethnutrition.com.sg/types-of-childbirth-delivery-how-to-prepare