علائم نارسایی قلبی | ایا نارسایی قلبی خطرناک است؟


نارسایی قلبی یکی از مشکلات خطرناک قلب است که اغلب در اثر ابتلای طولانیمدت به سایر بیماریها و مشکلات قلبی ایجاد میشود. این بیماری با عوارض جدی همراه است و به سایر اعضای بدن آسیب میزند. البته امروزه با پیشرفت تکنولوژی میتوان تا حدودی عوارض ناخوشایند آن را کنترل کرد و طول عمر بیماران را افزایش داد. در ادامه به شرح این بیماری، علل، علائم و راههای درمان نارسایی قلبی میپردازیم.
فهرست آنچه میخوانید:
- نارسایی قلبی چیست؟
- انواع نارسایی قلبی
- علائم نارسایی قلبی
- علت نارسایی قلبی
- عوامل خطر ابتلا به نارسایی قلبی
- عوارض و خطرات نارسایی قلبی
- نارسایی قلبی چگونه تشخیص داده میشود؟
- نارسایی قلبی چگونه درمان میشود؟
- چه هنگام باید به پزشک مراجعه کرد؟
- چه هنگام باید با اورژانس تماس گرفت؟
- پیشگیری از نارسایی قلبی
- کلام آخر دکترساینا
- سؤالات متداول
- جدول خلاصهی مشخصات بیماری
نارسایی قلبی چیست؟
نارسایی قلبی به وضعیتی گفته میشود که قلب نمیتواند خون کافی را به اندامهای بدن پمپاژ کنند. این مشکل میتواند بهصورت مزمن یا حاد بروز پیدا کند. نارسایی قلبی باعث برگشت خون میشود که مشکلات مختلفی را از جمله مشکلات تنفسی ایجاد میکند. هرچند نارسایی قلبی در تمام دورههای زندگی از کودکی تا بزرگسالی میتواند رخ دهد، اما شیوع آن در بزرگسالان و بهخصوص سالمندان بیشتر است.
انواع نارسایی قلبی
نارسایی قلبی به این معنا نیست که قلب ازکارافتاده است؛ اما بههرحال این مسئله مشکلی جدی است که میتواند منجر به ایست قلبی هم بشود. این عارضه انواع مختلفی دارد که در ادامه به آنها میپردازیم:
نارسایی قلبی سمت چپ
عمل پمپاژ قلب، خون غنی از اکسیژن را از ریهها به دهلیز چپ و سپس بطن چپ میبرد. خون از بطن چپ به تمامی بخشهای بدن میرود. بطن چپ بخش عمدهی قدرت پمپاژ قلب را فراهم میکند؛ ازهمینروی از سایر بخشهای قلب بزرگتر بوده و برای انجام عملکرد طبیعی قلب حیاتی است. در نارسایی قلبی سمت چپ یا نارسایی قلبی بطن چپ، سمت چپ قلب برای پمپاژ خون باید بیشتر کار کند.
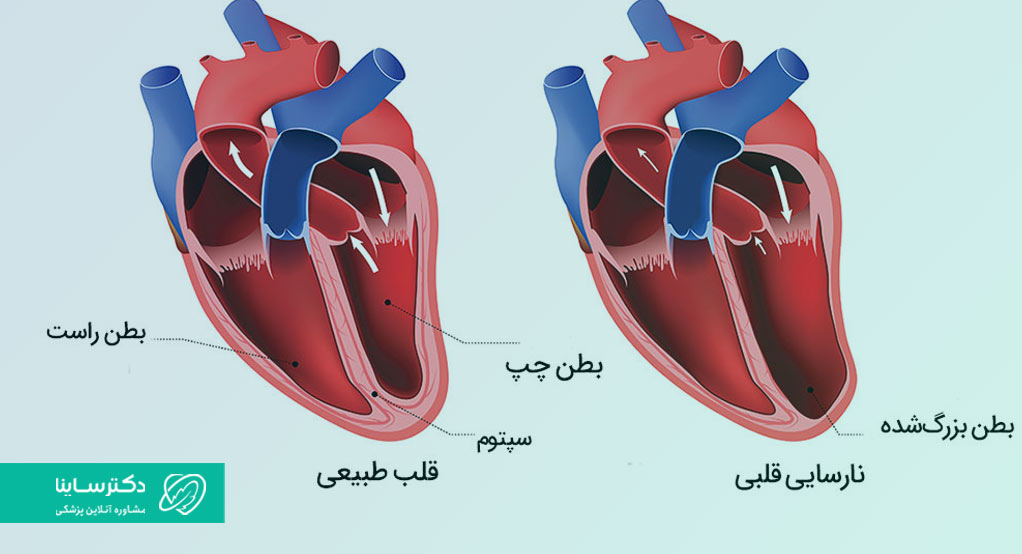
نارسایی قلبی بطن چپ دو نوع مختلف دارد:
- نارسایی سیستولیک یا نارسایی قلبی با برونده پایین: دراینحالت بطن چپ نمیتواند بهخوبی منقبض شود؛ درنتیجه قلب نمیتواند خون را با فشار کافی برای برقراری مناسب جریان خون پمپاژ کند.
- نارسایی قلبی دیاستولیک یا نارسایی قلبی با برونده ثابت یا نقص عملکرد دیاستولیک: عضلات بطن چپ سفت میشوند و بطن دراینحالت توانایی انبساط را از دست میدهد. درنتیجه قلب در فاز استراحت بین تپشها نمیتواند بهخوبی از خون پر شود.
نارسایی قلبی سمت راست
در طی پمپاژ قلب، خون استفادهشده از طریق سیاهرگها به قلب برمیگردد. این خون از طریق دهلیز راست به بطن راست میرسد. سپس بطن راست خون را از قلب خارج میکند و به ریهها میفرستد تا تبادل گازها صورت بگیرد و خون دوباره مملو از اکسیژن شود.
نارسایی قلبی سمت راست معمولاً نتیجهی نارسایی سمت چپ است. وقتی نارسایی بطن چپ اتفاق میافتد، افزایش فشار مایعات از طریق ریهها پس زده میشود و در نهایت منجربه آسیب به سمت راست قلب میشود. وقتی سمت راست قلب قدرت پمپاژ را از دست بدهد، خون به سیاهرگها بازمیگردد. این اتفاق اغلب منجربه تورم یا احتقان در پاها و مچها و تورم در حفرهی شکمی مانند لولهی گوارشی و کبد شده و منجربه آسیت میشود. (به تجمع مایعات در حفرهی شکمی آسیت گفته میشود.)
نارسایی احتقانی قلب
نارسایی قلبی احتقانی نوع خطرناک نارسایی قلبی است که نیاز به مداخهی فوری درمانی دارد.
وقتی جریان خون به خارج از قلب کند میشود، خون از طریق سیاهرگها به قلب برمیگردد و باعث احتقان بافتهای بدن میشود. دراینحالت بافتهای بدن دچار ورم ناشی از تجمع مایع میشوند که به آن اِدِم گفته میشود. این ورم اغلب در پاها و مچها دیده میشود؛ اما میتواند در دیگر بخشهای بدن نیز ایجاد شود.
گاهی مایعات در ریهها تجمع پیدا میکنند و منجر به تنگی نفس میشوند. تنگی نفس بهخصوص در حالت درازکش مشهود است. این وضعیت که اِدم ریوی نام دارد باید هرچه سریعتر درمان شود؛ درغیراینصورت باعث بیماری خطرناک دیسترس تنفسی میشود.
نارسایی قلبی میتواند بر عملکرد کلیهها نیز تأثیر منفی بگذارد و کلیهها نتوانند آب و سدیم را بهخوبی دفع کنند. احتباس آب باعث افزایش اِدم در بافتهای بدن میشود.
نارسایی احتقانی قلب، نوع خطرناک نارسایی است که باعث آسیب به سایر اندامهای بدن میشود.
علائم نارسایی قلبی
علائم نارسایی قلبی بستگی به نوع نارسایی و شدت آن دارد.
- اگر نارسایی خفیف قلبی داشته باشید ممکن است به جز در هنگام فعالیت شدید ورزشی اصلاً متوجه هیچ علامتی نشوید.
- علائم میتواند بسته به اینکه نارسایی در سمت چپ یا راست را دارید متفاوت باشد. همچنین ممکن است علائم هر دو نوع را داشته باشید. علائم نارسایی قلبی اغلب بهمرورزمان و با ضعیفتر شدن قلب تشدید میشوند.
- یکی از اولین نشانهها تنگی نفس پس از انجام فعالیتهای روزمره مثل بالارفتن از پلههاست. تنگی نفس با ضعیفتر شدن قلب تشدید میشود؛ بهطوریکه ممکن است هنگام فعالیتهای سادهتری مانند لباس پوشیدن یا پیمودن عرض اتاق دچار آن شوید. برخی افراد تنگی نفس را در حالت درازکش تجربه میکنند.
علائم نارسایی قلبی سمت چپ
- مشکل تنفسی
- سرفه
- خستگی شدید حتی پس از استراحت
- ضعف عمومی
- انگشتان و لبهای متمایل به آبی
- خوابآلودگی و مشکل در تمرکز
- مشکل در خوابیدن بهصورت درازکش
البته افراد مسنتر که فعالیت فیزیکی چندان ندارند ممکن است نفستنگی را تجربه نکنند؛ اما احساس خستگی یا گیجی کنند.
علائم نارسایی قلبی سمت راست
این افراد ممکن است علاوه بر علائم نارسایی سمت چپ، علائم زیر را نیز تجربه کنند:
- تهوع و ازدستدادن اشتها
- درد شکمی
- تورم در مچها، پاها، شکم و عروق گردن
- تکرر ادرار
- افزایش وزن
علت نارسایی قلبی
بطنها در نارسایی قلبی سفت میشوند و در فاصلهی بین هر تپش بهخوبی از خون پر نمیشوند. عضلهی قلب در برخی افراد ممکن است آسیب ببیند یا ضعیف شود. ممکن است بطنها دچار کشیدگی شوند؛ بهطوریکه دیگر نتوانند خون کافی را به اندامهای مختلف بدن پمپاژ کنند.
نارسایی قلبی در اغلب موارد ناشی از مشکلات دیگری است که به قلب آسیب میزنند. این مشکلات عبارتاند از:
- بیماری عروق کرونر: که طی آن عروقی که به خود قلب خونرسانی میکنند دچار آترواسکلروز میشوند؛ یعنی چربی در دیوارهی آنها رسوب میکند و باعث گرفتگی عروق میشود. این مشکل میتواند منجربه آنژین یا حملهي قلبی شود.
- فشارخون بالا: این مشکل باعث فشار بیشازحد به قلب میشود که بهمرورزمان میتواند منجر به نارسایی قلبی شود.
- کاردیومیوپاتی: مشکلاتی که بر عضلهی قلب تأثیر منفی میگذارند.
- کژآهنگی قلب یا آریتمی
- آسیب یا دیگر مشکلات دریچههای قلب
- بیماری مادرزادی قلب که عملکرد طبیعی قلب را مختل میکنند.
گاهی مشکلاتی مانند کمخونی، مصرف زیاد الکل، پرکاری تیروئید و فشار بالای ریوی نیز میتوانند باعث نارسایی قلبی شوند.
عوامل خطر ابتلا به نارسایی قلبی
برخی عادات، مشکلات و بیماریها خطر ابتلا به نارسایی قلبی را افزایش میدهند:
- بیماری عروق کرونر
- سکتهی قلبی
- دیابت
- فشارخون بالا
- چاقی مفرط
- مشکلات دریچهی قلب
- سایر مشکلات و بیماریهای مربوط به قلب
عادات ناسالم نیز خطر بروز نارسایی قلبی را افزایش میدهند؛ بهخصوص برای افرادی که سابقهی خانوادگی یا ابتلا به یکی از موارد بالا را دارند:
- مصرف دخانیات
- مصرف غذاهای با چربی و نمک بالا
- کمتحرکی
- مصرف زیاد الکل
عوارض و خطرات نارسایی قلبی
خونرسانی در نارسایی قلبی بهخوبی انجام نمیشود و این امر میتواند عوارض جدیای ایجاد کند. مهمترین عوارض نارسایی قلبی عبارتاند از:
- آسیب کبد و کلیه درنتیجهی کاهش جریان خون و تجمع مایعات در این اندامها
- تجمع مایعات در ریه و اطراف آن
- سوءتغذیه: تهوع و همچنین تورم شکم غذا خوردن را برای شما دشوار میکند. ازسویدیگر کاهش جریان خون به معده میتواند جذب مواد مغذی را دشوار کند.
- سایر مشکلات قلبی مانند کژآهنگی قلب (آریتمی)، نشتی دریچههای قلب، ایست قلبی
- فشارخون بالای ریوی
نارسایی قلبی از طریق عدم خونرسانی مناسب به اندامهای مختلف بدن و همچنین تجمع مایعات در آنها به اندامهای آسیب میزند.
نارسایی قلبی چگونه تشخیص داده میشود؟
پزشک برای تشخیص نارسایی قلبی ابتدا شرححال شما را میگیرد، عوامل خطر را بررسی میکند و از علائم شما میپرسد. سپس به صدای ریههای شما گوش میدهد تا وجود احتمالی احتباس (تجمع مایع) را تشخیص دهد. همچنین به صدای قلب گوش میدهد و آن را از نظر صداهای اضافه مانند سوفل بررسی میکند. ممکن است پزشک عروق گردن، شکم و پاهای شما را از نظر تجمع مایع بررسی کند.
برخی از آزمایشها نیز میتوانند برای تشخیص دقیقتر به پزشک کمک کنند:
- آزمایش خون: در آزمایش خون نشانههای مبنی بر ابتلا به بیماریهایی که میتوانند بر قلب اثر منفی داشته باشند بررسی میشود.
- عکسبرداری از قفسهی سینه با اشعه ایکس: تصویربرداری با اشعهی ایکس میتواند وضعیت ریهها و قلب را نشان دهد.
- الکتروکاردیوگرام: در این آزمایش سریع و بدون درد، سیگنالهای قلب ثبت میشوند. این آزمایش میتواند زمانبندی و طول ضربانهای قلب را نشان دهد.
- اکوکاردیوگرام: در این آزمایش از امواج صوتی برای تولید تصاویری از حرکت قلب استفاده میشود. این آزمایش اندازه و ساختار قلب و دریچههای قلب و همچنین جریان خون از قلب را نشان میدهد. از اکوکاردیوگرام میتوان برای اندازهگیری برونده قلب استفاده کرد که کیفیت پمپاژ قلب را نشان میدهد. با کمک این آزمایش میتوان نوع نارسایی قلبی را نیز تشخیص داد و درمان مناسب با آن نوع را مشخص کرد.
- تست ورزش: این آزمایش سلامت قلب را طی فعالیت بدنی بررسی میکند. ممکن است در طی انجام این آزمایش از شما بخواهند درحالیکه به دستگاه الکتروکاردیوگرام متصل هستید روی یک تردمیل راه بروید یا ممکن است یک تزریق داخل وریدی دریافت کنید که تأثیر فعالیت بدنی را روی قلب شبیهسازی میکند. گاهی تست ورزش درحالیکه ماسک زدهاید انجام میشود تا میزان اکسیژنی که قلب و ریهها به داخل میکشند و دیاکسیدکربنی که بیرون میدهند بررسی شود.
سایر روشهای تشخیصی
- سیتیاسکن قلب: برای این آزمایش شما روی یک نیمکت داخل یک دستگاه دراز میکشید. یک لولهی اشعهی ایکس داخل ماشین حول بدن شما میگردد و عکسهای مختلفی از قلب و قفسهی سینهی شما میگیرد. گاهی برای این آزمایش از مادهی حاجب استفاده میشود. ازآنجاییکه مادهی حاجب میتواند بر کلیهها اثر منفی داشته باشد، اگر مشکل کلیوی دارید حتماً پزشک را در جریان بگذارید.
- امآرآی: در امآرآی قلب روی یک نیمکت داخل یک دستگاه تونلمانند دراز میکشید. امواج رادیویی تصاویر قلب شما را ایجاد میکنند. ممکن است امآرآی با استفاده از مادهی حاجب انجام شود؛ بنابراین اگر مشکل کلیوی دارید حتماً پزشک را در جریان بگذارید.
- آنژیوگرافی عروق کرونر: در این آزمایش یک لولهی نازک و انعطافپذیر به نام کاتتر درون یکی از عروق خونی شما (اغلب در کشالهی ران) قرار داده شده و از آنجا به سمت عروق قلب هدایت میشود. یک مادهی حاجب به کاتتر تزریق میشود تا شریانهای قلب در تصویربرداری با اشعهی ایکس بهتر دیده شوند. در این آزمایش گرفتگی عروق کرونر قلب تشخیص داده میشود.
- بیوپسی میوکارد: در این آزمایش ابتدا پزشک طنابی کوچک و انعطافپذیر را وارد سیاهرگ گردن یا کشالهی ران میکند و از این طریق تکههایی کوچک از عضلهی قلب را برای آزمایش برمیدارد. سپس این نمونه برای بررسی به آزمایشگاه پاتولوژی ارسال میشود. از این آزمایش برای تشخیص برخی از بیماریهای عضلهی قلب استفاده میشود که میتوانند نارسایی قلبی ایجاد کنند.
نتایج این آزمایشها به پزشک کمک میکند علت هر یک از نشانههای بیمار را شناسایی کند و یک برنامهی درمانی ترتیب دهد.

نارسایی قلبی چگونه درمان میشود؟
نارسایی قلبی اغلب یک بیماری طولانیمدت است که درمان قطعی نمیشود؛ اما روشهای درمانی به کنترل علائم این بیماری کمک میکنند. عمدهترین راههای درمان نارسایی قلبی عبارتاند از:
- تغییر در سبک زندگی
- دارو
- قراردادن تجهیزاتی در قفسهی سینه برای کنترل ریتم قلب
- جراحی
در اغلب موارد ترکیبی از این روشهای درمانی استفاده میشوند و فرد معمولاً باید تا آخر عمر تحت درمان باشد. در ادامه به شرح روشهای درمانی میپردازیم:
برنامهی مراقبتی
اگر دچار نارسایی قلبی باشید، یک برنامهی مراقبتی به شما و افرادی که درگیر مراقبت از شما هستند داده میشود. این برنامه باید شامل موارد زیر باشد:
- برنامههایی برای مدیریت نارسایی قلبی شامل پیگیری، توانبخشی و دسترسی به مراقبتهای اجتماعی
- علائم مهمی که میتوانند نشانگر تشدید وضعیت شما باشند.
- جزئیات شمارهی تماس تیم پزشکی
برای مشاهده لیست بهترین متخصص قلب و عروق کلیک کنید:
ارتباط تلفنی با متخصص قلب و عروق ارتباط آنلاین با متخصص قلب و عروقدرمان دارویی نارسایی قلبی
اغلب افرادی که دچار نارسایی قلبی میشوند باید درمان دارویی نیز دریافت کنند. اغلب دو یا سه داروی مختلف تجویز میشود. برخی از اساسیترین داروهای نارسایی قلبی عبارتاند از:
- مهارکنندههای ACE
- بلاکرهای گیرندهی آنژیوتانسین-۲
- بتابلاکرها
- آنتاگونیستهای گیرندهی مینرالوکورتیکوئیدها
- دیورتیکها
- ایوابرادین
- ساکوبیتریل والسارتان
- هیدرالازین با نیترات
- دیگوکسین
ممکن است نیاز باشد چند داروی مختلف را امتحان کنید تا به ترکیبی برسید که علائم شما را بهخوبی کنترل کند و عوارض جانبی ناخوشایندی نداشته باشد.
برای کنترل نارسایی قلبی داروهای خود را منظم مصرف کنید و در موعدهایی که پزشک مشخص میکند برای معاینه مراجعه کنید.
تغییر سبک زندگی
پیروی از سبک زندگی سالم و شامل داشتن رژیم غذایی متعادل، ورزش کردن و پرهیز از دخانیات میتواند به کاهش علائم و کاهش خطر وخیم شدن بیماری کمک کند. البته باید تحت یک برنامهی توانبخشی قلبی مبتنی بر ورزش قرار بگیرید.
تجهیزات درمانی برای نارسایی قلبی
برخی از افراد مبتلا به نارسایی قلبی نیاز به ایمپلنت (جایگذاری) تجهیزات کوچکی در قفسهی سینه دارند که به ریتم قلب آنها کمک کند. متداولترین تجهیزات برای کمک به بیماران دچار نارسایی قلبی عبارتاند از:
- ضربانسازها: مدام ضربان قلب را بررسی میکنند و با فرستادن پیامهای الکتریکی به قلب کمک میکنند تا منظم و با سرعت مناسب بتپد.
- CRT: در برخی افراد مبتلا به نارسایی قلبی، انقباض حفرههای قلب با هم هماهنگ نیست. CRT نوعی ضربانساز است که انقباض بطن چپ را تنظیم میکند.
- ICD: دفیبریلاتورهای قابل کاشت مدام ضربان قلب را بررسی میکنند و ضربان قلب بیشازحد سریع شود، ICD ها با وارد کردن یک شوک الکتریکی خفیف و کنترلشده، ضربان قلب را به حالت عادی برمیگردانند.
- CRT-D: این تجهیزات ویژگیهای CRT و ICD را بهطور همزمان دارند.
بهبود قدرت عضلات با تحریک الکتریکی
وقتی نارسایی قلبی بهقدری شدید است که توان انجام فعالیت بدنی ندارید و عضلات بدن شما ضعیف شدهاند، این روش به شما کمک میکند. در این روش عضلات قلب شما با تحریک الکتریکی تقویت میشوند. الکترودهایی روی پوست شما قرار میگیرند و تکانههای الکتریکی کوچکی به عضلات ضعیف دستها و پاهای شما فرستاده میشود.
جراحی
اصلیترین روش کنترل و درمان نارسایی قلبی مصرف داروهاست؛ اما جراحی نیز میتواند برای برخی افراد مفید باشد. جراحیهایی که میتوانند به بهبود نارسایی قلبی کمک کنند عبارتاند از:
- جراحی دریچهی قلب
- آنژیوپلاستی یا بایپس عروق کرونر
- کارگذاشتن ابزارهای حمایتکنندهی بطن چپ
- پیوند قلب
برای مشاهده لیست بهترین متخصص قلب و عروق کلیک کنید:
ارتباط تلفنی با متخصص قلب و عروق ارتباط آنلاین با متخصص قلب و عروقچه هنگام باید به پزشک مراجعه کرد؟
پزشک در هر مراجعه، تاریخ مراجعهی بعدی را به شما میگوید؛ اما درصورت مشاهدهی تغییر در علائم و نشانهها، نباید منتظر تاریخ ویزیت بعدی بمانید و دراسرعوقت با پزشک خود تماس بگیرید.
درصورت مشاهدهی هر یک از موارد زیر با پزشک تماس بگیرید:
- کاهش یا افزایش وزن به میزان ۲ کیلوگرم یا بیشتر
- افزایش تورم در مچها، پاها یا شکم
- تنگی نفس (اگر قبلاً این مشکل را نداشتهاید) یا تغییر در شدت یا دفعات تنگی نفس (اگر از پیش تنگی نفس داشتهاید) بهخصوص اگر این مشکل در هنگام استراحت یا هنگام بیدارشدن از خواب رخ میدهد.
- احساس پر بودن معده یا نفخ
- خستگی شدید یا کاهش توانایی انجام کارهای روزمره
- عفونت تنفسی یا سرفه
- سرفه در طول شب
- کاهش حجم ادرار، تیره شدن ادرار
- بیقراری، گیجی
- احساس سرگیجهی مداوم
- احساس تهوع یا کاهش اشتها
- استفراغ
- درد یا ناراحتی در قفسهی سینه هنگام فعالیت که با استراحت بهبود مییابد
- تغییر در الگوی خواب شامل مشکل در بهخواب رفتن یا خوابیدن بیشازحد
- ضربان قلب بالا (بیش از ۱۲۰ تپش در دقیقه) در حالت استراحت
- ناهماهنگی تازه یا مشهودتر در ضربان قلب
- هر نشانهی دیگری که شما را نگران کرده است.
چه هنگام باید با اورژانس تماس گرفت؟
در صورت مشاهدهی هر یک از موارد زیر هرچه سریعتر با اورژانس (۱۱۵) تماس بگیرید:
- درد یا ناراحتی شدید در قفسهی سینه که بهطور ناگهانی آغاز شده و با تنگی نفس، تعریق، تهوع یا ضعف همراه است.
- درد قفسهی سینه که بیش از ۱۵ دقیقه طول کشیده و با استراحت و دارو (نیتروگلیسیرین) بهبود پیدا نکرده است.
- تشدید ضربان قلب (بیش از ۱۲۰-۱۵۰ در دقیقه)، بهخصوص اگر همراه با تنگی نفس و سرگیجه باشد.
- تنگی نفس که با استراحت برطرف نمیشود.
- ضعف یا فلج ناگهانی در دستها یا پاها
- شروع ناگهانی سردرد شدید
- غش همراه با ازدسترفتن هوشیاری
اگر به نارسایی قلبی دچار هستید، هر نوع تغییر در علائم خود را دراسرعوقت با یک پزشک متخصص در میان بگذارید.
پیشگیری از نارسایی قلبی
مهمترین نکته در پیشگیری از این بیماری، کاهش عوامل خطر است. شما با تغییر سبک زندگی و پیش گرفتن سبک زندگی سالم و همچنین کنترل بیماریهای زمینهای میتوانید خطر ابتلا به نارسایی قلبی را کاهش دهید.
- پرهیز از مصرف دخانیات
- کنترل بیماریها و مشکلاتی مانند فشارخون بالا و دیابت
- حفظ فعالیت فیزیکی
- خوردن غذاهای سالم
- حفظ وزن در محدودهی طبیعی
- کاهش و مدیریت استرس
کلام آخر دکترساینا
نارسایی قلبی مشکلی جدی است که متأسفانه با وجود پیشرفتهای پزشکی کماکان مرگومیر نسبتاً بالایی دارد. وراثت در ابتلا به نارسایی احتقانی قلب نقش مهمی دارد؛ بنابراین اگر سابقهی این مشکل در خانوادهی شما وجود دارد، تلاش کنید با رعایت سبک زندگی سالم و چکاپهای منظم از بروز نارسایی قلبی جلوگیری کنید. پزشکان متخصص قلب و عروق دکترساینا میتوانند در این راه به شما کمک کنند.
سؤالات متداول
بله. اگر کسی از خانوادهي شما دچار نارسایی قلبی است، احتمال بروز این مشکل در شما بیشتر است. با مدیریت سایر بیماریها مانند فشارخون بالا، بیماری عروق کرونر و دیابت میتوانید خطر بروز نارسایی قلبی را کاهش دهید.
بله. نارسایی قلبی میتواند منجربه احتباس ریوی (تجمع آب در ریه) شود و تنفس را دشوار کند.
هرچند روشهای درمانی مختلفی برای کنترل و مدیریت عوارض نارسایی قلبی وجود دارد، اما کماکان این بیماری میتواند منجربه مرگ شود. البته میزان مرگومیر این بیماری بستگی به شدت بیماری دارد.
بله. درد در بخشهای مختلف بدن یکی از نشانههای مهم و مکرر نارسایی قلبی است. البته درد علل مختلفی دارد؛ بنابراین در صورت احساس درد مکرر، با پزشک مشورت کنید.
برای صحبت با پزشک نیاز به مراجعه حضوری نیست! در سامانهی دکتر ساینا میتوانید در هر زمان و هر کجا از بیش از ۲۵۰۰ پزشک و روانشناس متخصص مشاوره فوری متنی، صوتی یا ویدیویی دریافت کنید.
جدول خلاصهی مشخصات بیماری
| نام بیماری | نارسایی قلبی (Heart failure) |
| تخصص مربوطه | قلب و عروق |
| علائم | درد قفسه سینه – تنگی نفس – تورم در مچها، دستوپا و شکم – تعریق |
| عوارض | مشکلات ریوی، آسیب به قلب و عروق، |
| علت | فشارخون بالا، بیماری عروق کرونر، آریتمی و سایر بیماریهای قلبی |
| موارد ریسک بالای ابتلا | فشارخون بالا، کلسترول بالا، دیابت، اضافهوزن، مصرف دخانیات، کمتحرکی، جنسیت مذکر، وراثت |
| روشهای تشخیص | آزمایش خون، عکسبرداری اشعه ایکس، الکتروکاردیوگرام، اکوکاردیوگرافی، تست ورزش، امآرآی و … |
| روشهای درمان | تغییر سبک زندگی، دارودرمانی، ابزارها و تجهیزات کمکی، جراحی |
| داروها | مهارکنندههای ACE، بلاکرهای گیرندهی آنژیوتانسین-۲، بتابلاکرها، آنتاگونیستهای گیرندهی مینرالوکورتیکوئیدها، دیورتیکها، ایوابرادین، ساکوبیتریل والسارتان، هیدرالازین با نیترات، دیگوکسین |
| میزان شیوع | ۱۰ درصد در افراد بالای ۶۵ سال |
| نرخ مرگومیر | ۴۲ درصد از بیماران طی ۵ سال میمیرند. |
| آمار ایران | ۸ درصد (به گفتهی رئیس دانشگاه علوم پزشکی شهید بهشتی[۲]) |
[۱] McMurray JJ, Stewart S, Epidemiology, aetiology, and prognosis of heart failure, Heart 2000;83:596-602.
[۲] خبرآنلاین، میزان شیوع نارسایی قلبی بین ایرانیها چقدر است؟




سلام برای یک فرد حدود ۸۰ سال در صورت کشیدن آب ریه به دلیل نارسایی قلبی،احتمال آب آوردن مجدد وجود دارد؟ یا با قرص قابل کنترل است
دوست عزیز، این مسئله به موارد مختلفی بستگی داره و نمیشه اینطوری نظر داد. توصیه میکنیم با یه متخصص مشورت کنید.
سلام و احترام. من مادرم به دلیل نارسایی سمت راست شکم و ران هاس ورم کرده و اب جمع کرده و دوزی دوبار فکروزماید ۴۰ میخوره و قبل عید هم بستری شد. اما متاسفانه ورم شکمش برطرف نمیشه و گاهی بدتر میشه. ممنون میشم راهنمایی کنید چون ضعف شدید و تنگی نفس هم داره