ویروس اچ آی وی؛ علائم، راههای انتقال و پیشگیری


ویروس اچ آی وی (HIV) راههای انتقال متعددی دارد. علائم اچ آی وی نیز میتواند از فردی به فرد دیگر متغیر باشد. دکتر ساینا قصد دارد در این مقاله شما را با راههای پیشگیری از اچ آی وی آشنا کند. همینطور رفتارهای پرخطر و علائم اولیه اچ آی وی را به شما آموزش دهد تا در صورت ابتلا، بتوانید بیماری را در مراحل اولیه شناسایی کرده و برای دریافت درمان مناسب اقدام کنید. برای مطالعه بخش موردنظر خود میتوانید بر تیتر آن در فهرست کلیک کنید. اگر در موبایل میخوانید، تیتر را لمس کنید.
فهرست آنچه میخوانید:
- ویروس اچ آی وی (HIV) چیست؟
- آمار مبتلایان به ویروس اچ آی وی
- علت اچ آی وی (HIV) چیست؟
- علائم اولیه اچ آی وی چیست؟
- علائم اچ آی وی در زنان
- آشنایی با راههای انتقال اچ ای وی
- ویروس اچ آی وی از چه راههایی منتقل نمیشود؟
- راش پوستی در اچ آی وی چگونه است؟
- چه کسانی بیشتر در خطر ابتلا به اچ آی وی قرار دارند؟
- عوارض اچ آی وی
- ویروس اچ آی وی در چه شرایطی فعال میماند؟
- تشخیص ویروس HIV
- منظور از اچ آی وی مثبت و منفی در برگه آزمایش چیست؟
- درمان اچ آی وی
- کلام آخر دکترساینا
- سؤالات متداول
- جدول خلاصهی مشخصات بیماری
ویروس اچ آی وی (HIV) چیست؟
اچ آی وی یا ویروس نقص ایمنی انسان، نوعی عامل بیماریزا است که به سیستم ایمنی بدن انسان حمله میکند. این ویروس، متعلق به خانوادهای از ویروسها به نام رتروویروسها و اگر بخواهیم دقیقتر بگوییم زیرگروهی به نام لِنتیویروسها است؛ به معنای ویروسهایی که بهتدریج ایجاد بیماری میکنند.
اچ آی وی نمیتواند مستقل و بدون کمک تولیدمثل کند و برای اینکه بتواند کپیهای جدیدی از خودش بسازد باید وارد سلولهای سیستم ایمنی بدن انسان (نوعی از گلبولهای سفید به نام CD4) شود و آنها را آلوده کند. سلولهای CD4 بخشی از دستگاه ایمنی بدن هستند که در دفاع بدن در برابر عفونتها نقش کلیدی دارند.
ویروس اچ آی وی با گذشت زمان سلولهای CD4 را از بین میبرد و باعث میشود توانایی بدن در شناسایی و مبارزه با عوامل بیماریزا افت کند.
اگر بیماری اچ آی وی کنترل و درمان نشود، از میان رفتن سلولهای CD4 باعث ابتلا به بیماریهای شدید یا عفونتهای فرصتطلب میشود. در افرادی که سلولهای ایمنی طبیعی دارند سیستم ایمنی این عفونتها را شناسایی و نابود میکند.

ویروس اچ آی وی نوعی رتروویروس پوششدار است که در درون خود ۲ نسخه ماده ژنتیکی RNA تکرشتهای دارد. این ویروس، سندرم نقص ایمنی اکتسابی انسانی (ایدز) را ایجاد میکند که درواقع پیشرفتهترین مرحله بیماری اچ آی وی است. ۴ تا ۱۰ هفته بعد از ورود ویروس به بدن، ممکن است علائم اولیهی عفونت با اچ آی وی ظاهر شود. پسازآن، یک دوره عفونت مزمن شروع میشود که ممکن است چند دهه طول بکشد.
آمار مبتلایان به ویروس اچ آی وی
تعداد افرادی که به ویروس نقص ایمنی انسانی (اچ آی وی ۱) آلوده شدهاند، در سراسر جهان در حال افزایش است. مطابق آخرین آمارها، حدود ۳۸ میلیون بیمار اچ آی وی مثبت(ایدز) در جهان شناخته شدهاند که ۹۵ درصد آنها در کشورهای درحالتوسعه زندگی میکنند.
- تخمین زده میشود که روزانه ۱۴ هزار نفر در جهان به ویروس اچ آی وی آلوده میشوند و از زمانی که اولین فرد اچ آی وی مثبت شناسایی شده تاکنون نزدیک به ۳۳ میلیون نفر به دلیل بیماری اچ آی وی جان خود را از دست دادهاند.[۱]
- در ایران آمار کل مبتلایان به ویروس HIV در سال ۲۰۱۹ حدوداً ۵۹ هزار نفر تخمین زده شده است که از این میان ۲۲ هزار نفر تشخیص داده شدهاند.[۲]
علت اچ آی وی (HIV) چیست؟
ویروس HIV به دو دسته اچ آی وی نوع یک و نوع دو تقسیم میشود. نوع یک شایعتر و علائم اچ آی وی در آن شدیدتر است. منشأ آن از آفریقای مرکزی است.
اچ آی وی نوع ۲ ازنظر بیماریزایی ضعیفتر است و از غرب آفریقا شیوع پیدا کرده است. هر دو این ویروس، با ویروسهای نقص ایمنی که ابتدا در پریماتها (نوعی میمون) پیدا شد، ارتباط نزدیکی دارند.
ویروس HIV نوع ۱
نوع ۱ در سراسر جهان شایعتر از نوع ۲ است. ۹۵% موارد ابتلا به اچ آی وی در جهان از نوع ۱ است. ۵۵ درصد ماده ژنتیکی نوع ۲ با نوع ۱ متفاوت است.
ویروس HIV نوع ۲
اچ آی وی نوع ۲ که شیوع بسیار کمتری دارد، بیشتر در غرب آفریقا دیده میشود؛ اما مواردی در کشورهای دیگر هم که با کشورهای غرب آفریقا در ارتباط بودهاند گزارش شده است.
علائم اچ آی وی نوع ۲ خفیفتر از نوع ۱ است، پیشرفت بیماری آهستهتر و میزان کشندگی آن کمتر است؛ اما درصورت عدم درمان تبدیل به ایدز شده و باعث مرگ بیمار میشود.
علائم اولیه اچ آی وی چیست؟
بعضی از افراد بین ۲ تا ۴ هفته بعد از آلودگی به ویروس HIV، علائمی شبیه سرماخوردگی نشان میدهند که به آن عفونت حاد اچ آی وی میگویند؛ این علائم ممکن است از چند روز تا چندین هفته طول بکشد. این علائم اچ آی وی عبارتاند از:
- تب
- لرز
- بثورات پوستی
- گلودرد
- درد عضلانی
- تعریق شبانه
- خستگی
- تورم غدد لنفاوی
- زخمهای دهان
البته برخی از افراد ممکن است در دورهی حاد اچ آی وی این علائم را نداشته باشند و احساس بیماری نکنند. همچنین این علائم، بهصورت اختصاصی علائم اچ آی وی نیستند و لزوماً به این معنی نیست که شما مبتلا به عفونت اچ آی وی شدهاید.
همانطور که اشاره کردیم تنها راه اطمینان از مبتلا یا سالم بودن، انجام آزمایش است. اگر علایم اولیه اچ ای وی را دارید یا فکر میکنید با ویروس اچ آی وی در تماس بودهاید، در قدم اول میتوانید به پزشک عمومی، داخلی، زنان یا متخصص بیماریهای عفونی مراجعه کنید تا برای شما آزمایش تجویز کند.
علائم اچ آی وی در زنان
نشانه های اچ آی وی در زنان ممکن است خود را به این شکل نشان دهد:
- علائم شبیه سرماخوردگی (خستگی، سردرد، تب خفیف، سرفه، عطسه، آبریزش یا احتقان بینی)
- تورم غدد لنفاوی
- عفونتهای قارچی ناحیه تناسلی (احساس سوزش در ناحیه تناسلی و واژن، درد حین رابطه جنسی و دفع ادرار، ترشحات غلیظ و سفیدرنگ از ناحیه تناسلی)
- کاهش وزن سریع
- تغییرات خلقی و روانی (افسردگی و اضطراب)
- تغییرات پوستی (لکههای غیرمعمول در دهان، بینی و داخل پلکها)
- تغییر در خونریزی ماهیانه (قطع قاعدگی)
بسیار مهم است که خانمها درصورت مشاهده هریک از علائم بالا به دکتر زنان مراجعه کنند تا مورد معاینه تخصصی قرار بگیرند.
آشنایی با راههای انتقال اچ ای وی
ویروس اچ آی وی از طریق مایعات بدن، مانند خون، شیر مادر، مایع منی و ترشحات ناحیه تناسلی از شخصی به شخص دیگر منتقل میشود.
همچنین مادر مبتلابه اچ آی وی حین بارداری و زایمان ممکن است ویروس را به فرزند خود انتقال دهد. ویروس اچ آی وی از طریق تماسهای اجتماعی معمول روزانه مانند بوسیدن، بغل کردن؛ دست دادن، آب و غذای مشترک منتقل نمیشود.

ذکر این نکته مهم است که در مبتلایان به عفونت اچ آی وی که در حال دریافت داروی ضد رتروویروس هستند، ویروس مهار شده و دیگر به شریک جنسی منتقل نمیشود؛ بنابراین دسترسی سریع و آسان به داروهای ضد رتروویروس و تشویق بیمار به ادامهی درمان بسیار مهم است؛ نه فقط برای بهبود علائم اچ آی وی در بیمار، بلکه برای جلوگیری از انتقال بیماری به دیگران.
ویروس اچ آی وی از چه راههایی منتقل نمیشود؟
ویروس اچ آی وی از راههای زیر منتقل نمیشود:
- بزاق دهان
- عرق
- اشک
- تماسهای معمول، مانند استفاده از ظروف غذا، حوله و رختخواب مشترک
- استخر عمومی
- تلفن
- نشیمنگاه توالت
- گزش حشرات (مانند پشه)
- ویروس اچ آی وی از طریق تماسهای اجتماعی معمول روزانه مانند دست دادن، بغل کردن و بوسیدن و همچنین از طریق ظروف آب و غذای مشترک منتقل نمیشود.
راش پوستی در اچ آی وی چگونه است؟
ضایعات پوستی آن دسته از علائم اچ آی وی هستند که معمولاً طی ۲ ماه اول بعد از آلوده شدن به ویروس اتفاق میافتند. دانههای پوستی هم مانند بقیه علائم اچ آی وی در مراحل اولیه، ممکن است بهسادگی با علائم دیگر عفونتهای ویروسی اشتباه شوند؛ بنابراین، داشتن اطلاعات در مورد تشخیص و درمان این ضایعات مهم است.
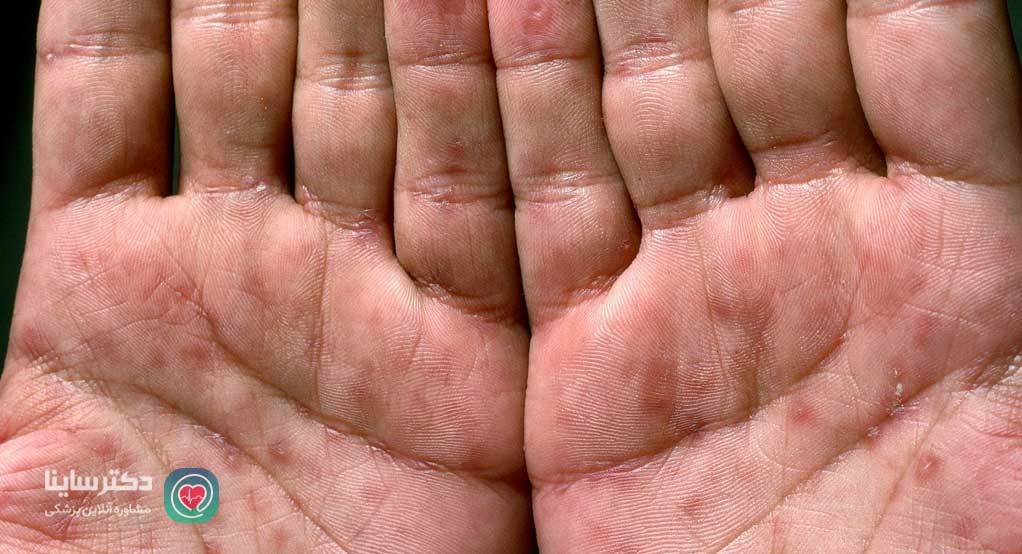
ضایعات پوستی ممکن است اولین علائم اچ آی وی و نتیجه مواجهه ابتدایی دستگاه ایمنی بدن با ویروس و واکنش نسبت به آن (سروکانورژن) باشند. سروکانورژن مرحلهای است که آنتیبادیهای موجود در بدن علیه ویروس اچ آی وی در حال تشکیل هستند و از حالت منفی در آزمایش به وضعیت مثبت درمیآیند.
این دانههای پوستی نشاندهنده اولین مرحله بیماری یا همان عفونت حاد اچ آی وی هستند و طی ۱-۲ هفته اول بعد از ورود ویروس به بدن ظاهر میشوند.
در مرحله سروکانورژن یا عفونت حاد اچ آی وی، دستگاه ایمنی بدن برای اولین بار با ویروس مواجه میشود و شروع به ساختن آنتیبادی میکند. برخی از بیماران در این مرحله دچار علائم اچ آی وی اولیه میشوند که شبیه سرماخوردگی است، درصد این افراد در منابع مختلف متغیر و بین ۴۰ تا ۹۰ درصد ذکر شد؛ اما برخی از افراد آلوده به اچ آی وی هیچ علامتی نشان نمیدهند.[۳]گاهی این مرحله همراه با بثورات یا دانههای پوستی است.
گاهی این ضایعات تنها علائم اچ آی وی هستند؛ اما ازآنجاییکه ویروس اچ آی وی روی دستگاه ایمنی بدن اثر منفی میگذارد، معمولاً علائم دیگری هم دیده میشود.
چه کسانی بیشتر در خطر ابتلا به اچ آی وی قرار دارند؟
طبق نظر مرکز کنترل و پیشگیری از بیماریهای آمریکا (CDC)، برخی عوامل زمینهساز میتوانند خطر ابتلا به ویروس اچ آی وی را افزایش میدهند، این عوامل عبارتاند از:
- ابتلای همزمان به سایر بیماری های مقاربتی از قبیل سیفلیس، هرپس یا تبخال تناسلی، کلامیدیا یا سوزاک
- برقراری رابطه جنسی واژینال، سکس مقعدی، سکس دهانی یا حفاظتنشده (بدون استفاده از کاندوم)، بهخصوص در صورت داشتن شریکهای جنسی متعدد یا ناشناس.
- برقراری رابطهی جنسی در ازای دریافت مواد مخدر یا پول
- استفاده از سوزن یا سایر ابزارهای تزریق مشترک، تزریق غیر استریل، انتقال خون یا پیوند بافت از شخصی دیگر، فرایندهای پزشکی که در آنها برش یا سوراخ کردن غیراستریل انجام شود.
- فرورفتن اتفاقی سوزن در دست، بهخصوص در بین کادر بهداشت و درمان
طبق نظر مرکز کنترل و پیشگیری از بیماریهای آمریکا، خطرناکترین رفتار جنسی، برای فرد پذیرنده است؛ به این دلیل که پوشش ناحیه مقعد بسیار نازک است و بهسادگی اجازه میدهد ویروس وارد بدن شود. سکس مقعدی برای فرد واردکننده و دخول واژینال (برای فرد پذیرنده) ازنظر خطر ابتلا به اچ آی وی به ترتیب در رتبههای بعدی هستند.
برای مشاهده لیست بهترین متخصص بیماریهای عفونی کلیک کنید:
ارتباط تلفنی با متخصص عفونی ارتباط آنلاین با متخصص عفونیعوارض اچ آی وی
عفونت اچ آی وی دستگاه ایمنی بدن شما را ضعیف میکند و شما را در معرض ابتلا به بسیاری از عفونتها و انواع سرطانها قرار میدهد.
شایعترین عفونتهایی که فرد مبتلابه اچ آی وی در معرض آنها قرار میگیرد عبارتاند از:
- پنومونی پنوموسیستیس کارینی (PCP): این عفونت قارچی میتواند علائم بسیار شدیدی ایجاد کند. هرچند با درمانهایی که در حال حاضر برای کنترل اچ آی وی وجود دارد این نوع از پنومونی بسیار کم شده است، اما در آمریکا هنوز هم شایعترین علت پنومونی (عفونت ریه) در بیماران مبتلابه عفونت اچ آی وی است.
- عفونت کاندیدایی(برفک): کاندیدیازیس (عفونت با قارچ کاندیدا) عفونت شایعی در افراد مبتلابه اچ آی وی است. علائم آن بهصورت التهاب و یک لایه سفید ضخیم روی دهان، زبان، مری و واژن مشاهده میشود.
- توبرکلوز(سل): در جوامع فقیر، سل یکی از شایعترین عفونتهای فرصتطلب در بین بیماران مبتلابه اچ آی وی و از علل اصلی مرگ در افراد مبتلابه اچ آی وی است.
- سایتومگالوویروس: این نوع شایع از هرپس ویروسها، توسط مایعات بدن از قبیل بزاق، خون، ادرار، مایع منی و شیر مادر منتقل میشود. یک سیستم ایمنی سالم قادر است این ویروس را غیرفعال کند و ویروس بهصورت خاموش در بدن شما باقی میماند؛ اما در صورت ضعیف شدن ایمنی، ویروس مجدداً فعال میشود و به چشم، دستگاه گوارشی، ریهها و سایر اعضای بدن حمله میکند.
- مننژیت کریپتوکوکی: از عفونتهای شایع دستگاه عصبی مرکزی در بیماران مبتلابه اچ آی وی است که توسط نوعی قارچ که در خاک زندگی میکند ایجاد میشود.
دیگر عوارض ویروس HIV
- توکسوپلاسموز : این عفونت بالقوه کشنده، توسط توکسوپلاسما گوندی ایجاد میشود؛ انگلی که در درجه اول توسط گربه منتشر میشود. گربههای آلوده، انگل را در مدفوع خود دفع میکنند و انگل میتواند از این طریق به انسانها و سایر حیوانات منتقل شود. توکسوپلاسموز باعث بیماری قلبی و در صورت درگیر کردن مغز باعث تشنج میشود.
- سرطان لنفوم: این سرطان از گلبولهای سفید خون منشأ میگیرد. اولین علامت آن معمولاً تورم بدون درد غدد لنفاوی در گردن، زیر بغل یا کشاله ران است.
- سارکوم کاپوسی: نوعی تومور دیواره رگهای خونی است. سارکوم کاپوسی معمولاً به شکل ضایعات پوستی صورتی، قرمز یا بنفش روی پوست و داخل دهان خود را نشان میدهد. در کسانی که پوست تیرهای دارند، ممکن است لکهها به رنگ قهوهای تیره یا سیاه ظاهر شوند. سارکوم کاپوسی میتواند اعضای داخلی بدن را هم درگیر کند.
ویروس اچ آی وی در چه شرایطی فعال میماند؟
ویروس اچ آی وی در خارج از بدن فقط در شرایط خاصی بیش از چند دقیقه فعال میماند:
- دمای پایین: دمای ایدهآل برای ویروس اچ آی وی، کمتر از ۴ درجه سانتیگراد است. برعکس، ویروس اچ آی وی در دمای اتاق (۲۰ درجه سانتیگراد) دوام زیادی ندارد و با رسیدن به دمای بدن (۳۷ درجه سانتیگراد)، این دوام کمتر میشود.
- PH ایدهآل: PH ایدهآل برای ویروس اچ آی وی بین ۷ و ۸ و بهترین PH 7.1 است. PH بالاتر یا پایینتر از این مقدار، محیط را برای فعال ماندن ویروس نامساعد میکند.
- خون خشکشده: ویروس اچ آی وی در خون خشکشده و در دمای اتاق تا ۶ روز فعال میماند؛ هرچند غلظت ویروس در این شرایط بسیار کم و گاهی ناچیز است.
- نور خورشید: ویروس اچ آی وی در مواجهه با اشعه فرابنفش خورشید، ماده ژنتیکی و چربیهای دیوارهاش تخریب میشوند؛ بنابراین ویروس دیگر توان چسبیدن به سلولها و آلوده کردن آنها را نخواهد داشت.
- داخل سرنگ: ویروس اچ آی وی در محیط بیرون بیشترین بقا را داخل سرنگ دارد. طبق گفتهی مرکز کنترل و پیشگیری بیماریهای آمریکا، ویروس اچ آی وی داخل سرنگ تا ۴۲ روز هم میتواند فعال بماند. البته این در شرایط یخچال است و در دمای اتاق پایداری ویروس بسیار پایینتر میآید.
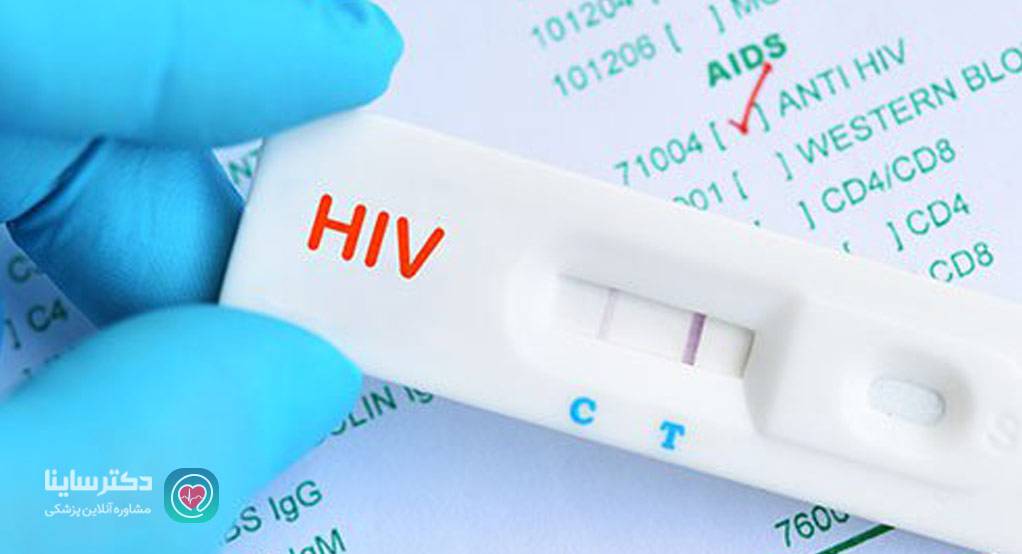
تشخیص ویروس HIV
ویروس اچ آی وی را میتوان با آزمایش خون یا بزاق شناسایی کرد. آزمایشهای HIV که در حال حاضر انجام میشوند، به این شرح هستند:
تست آنتیژن/آنتیبادی
این آزمایشها بر روی خون وریدی انجام میشوند. آنتیژنها قسمتی از خود ویروس هستند که چند هفته بعد از آلوده شدن به ویروس، قابلردیابی در خون هستند.
آنتیبادیها را دستگاه ایمنی بدن برای دفاع در مقابل عفونت اچ آی وی میسازد. چند هفته تا چند ماه طول میکشد تا سطح آنتیبادیها در خون به حد قابلتشخیص برسد. مثبت شدن تست ترکیبی آنتیژن/آنتیبادی: ۲ تا ۶ هفته بعد از مواجهه بدن با ویروس امکانپذیر است.
تست آنتیبادی
این تست، آنتیبادی را در خون یا بزاق تشخیص میدهند. بیشتر تستهای تشخیص سریع اچ آی وی، ازجمله تستهای خودآزمایی که در خانه انجام میشوند از این دستهاند. ۳ تا ۱۲ هفته از زمان آلوده شدن به ویروس طول میکشد تا آنتیبادیها مثبت شوند.
تستهای اسید نوکلئیک (NATs)
این تستها بار ویروس (غلظت ویروس) را در خون میسنجند. این آزمایشها هم روی خون وریدی انجام میشوند. اگر طی چند هفته گذشته در معرض تماس با ویروس اچ آی وی بودهاید، پزشک میتواند برای تشخیص سریعتر، آزمایش اسید نوکلیئیک درخواست کند. آزمایش اسید نوکلیئیک اولین تستی است که بعد از تماس با ویروس، مثبت میشود. (از سایر تستها سریعتر است.)
در مورد اینکه کدام آزمایش اچ آی وی برای شما مناسبتر است، با پزشک خود مشورت کنید. اگر یکی از این آزمایشها منفی باشد، ممکن است برای اطمینان از نتیجه لازم شود چند هفته یا چند ماه دیگر مجدداً آزمایش دهید.
منظور از اچ آی وی مثبت و منفی در برگه آزمایش چیست؟
بیشتر آزمایشهای غربالگری اچ آی وی، آنتیژن (بخشی از ویروس) اچ آی وی، آنتیبادی (پروتئینهایی که بدن برای دفاع در برابر ویروس میسازد) یا هر دو را ردیابی میکنند. تستهای جدیدتر ترکیبی از آنتیژن/آنتیبادی را تشخیص میدهند. بعضی از انواع کیت اچ آی وی، ماده ژنتیک ویروس را نشان میدهند.
جواب آزمایش HIV
وقتی آزمایش کامل شود، پزشک پاسخ آن را به شما اعلام میکند. ممکن است نتیجه یکی از این ۳ حالت باشد:
- مثبت: یعنی شما به ویروس اچ آی وی مبتلا شدهاید. پزشک یا کادر مراکز بهداشتی درمانی در مورد درمان با شما صحبت میکنند و شما را به متخصص بیماریهای عفونی اچ آی وی ارجاع میدهند.
- منفی: یعنی یا شما قطعاً مبتلا نیستید یا بهتازگی آلوده شدهاید و هنوز آزمایش قدرت تشخیص آن را ندارد. اگر جواب آزمایش منفی است، اما دیگر شواهد نشان از احتمال آلودگی دارد، باید آزمایش مدتی دیگر تکرار شود.
- بینابینی: آزمایش نتوانسته مشخص کند آیا شما مبتلابه اچ آی وی هستید یا نه. این حالت در صورتی پیش میآید که شما به بیماری دیگری مبتلا باشید که جواب آزمایش اچ آی وی را مختل کند یا اینکه بهتازگی مبتلا شدهاید. اگر آزمایش نتیجه بینابینی را اعلام کرده است، باید مدتی بعد دوباره آزمایش بدهید.

درمان اچ آی وی
اچ آی وی درمان قطعی ندارد، اما با درمان بهموقع میتوان اثرات آن را متوقف کرده و به زندگی طبیعی ادامه داد. برای سلامت خود و اطرافیانتان بهمحض تشخیص اچ آی وی، برای شروع روند درمان اقدام کنید. در حال حاضر عفونت اچ آی وی با داروهای ضد رتروویروس درمان میشود که روش اثر آنها جلوگیری از تکثیر سلول در بدن است. تکثیر نشدن ویروس باعث میشود دستگاه ایمنی بدن فرصت پیدا کند خود را ترمیم و از آسیب بیشتر جلوگیری کند.
- معمولاً برای درمان عفونت اچ آی وی ترکیبی از داروها تجویز میشود؛ زیرا ویروس بهسادگی خود را با دارو مطابقت میدهد و به آن مقاوم میشود.
- بعضی از داروهای ضد اچ آی وی در یک قرص باهم ترکیب شدهاند که به آنها ترکیبات با دوز ثابت گفته میشود. این داروها از قرصهای معمولی گرانترند.
- معمولاً کسی که بهتازگی تشخیص اچ آی وی برایش داده شده باید روزی ۱ تا ۴ قرص بخورد.
- برای هر فردی ترکیب خاصی از داروها بهترین پاسخ درمانی را ایجاد میکند؛ پس ممکن است رژیم دارویی هر فرد با فرد دیگر متفاوت باشد.
داروهای درمانی اچ آی وی با توجه به شرایط فردی شما و به تشخیص پزشک تجویز میشود؛ از مصرف خودسرانهی دارو خودداری کنید.
نکاتی که طی درمان اچ آی وی باید به آن دقت کنید
- برای سنجش اثربخشی درمان اچ آی وی، از تست بار ویروسی استفاده میشود. وقتی ویروس اچ آی وی دیگر در بدن قابلسنجش نباشد به آن غیرقابل ردگیری گفته میشود. بیمارانی که روزانه داروی ضد اچ آی وی دریافت میکنند، معمولاً طی ۶ ماه بعد از شروع درمان به این مرحله میرسند.
- داروهای درمان ویروس اچ آی وی با برخی از داروهایی که پزشکان عمومی تجویز میکنند یا بدون نسخه از داروخانه خریداری میشوند تداخل دارند.
- همچنین بسیاری از اسپریهای بینی و دهانی، گیاهان دارویی ازجمله گل راعی (علف چای) و مشروبات الکلی، مواد مخدر و شادیآور میتوانند اثر این داروها را مختل کنند. قبل از مصرف هر دارویی با پزشک یا مشاوران مراکز بهداشتی درمانی مشورت کنید.
کلام آخر دکترساینا
همانطور که اشاره کردیم بهترین راه مبارزه با ویروس اچ آی وی از طریق شناخت راههای انتقال و رفتارهای پرخطر و پیشگیری از ابتلا به آن است؛ اما به یاد داشته باشید که ابتلا به اچ آی وی پایان راه نیست. درست است که این ویروس درمان قطعی ندارد (به این معنا که هیچکدام از درمانهای حال حاضر نمیتوانند ویروس را بهطور دائمی از بدن فرد مبتلا خارج کنند)، اما درمانهای کنترلکنندهی خیلی خوبی امروزه در دسترس هستند که میتوانند پیشرفت بیماری را متوقف کرده، علائم ناشی از ابتلا به اچ آی وی را از بین برده و حتی امکان انتقال ویروس به شریک جنسی فرد مبتلا را نیز از بین ببرند.
توصیه دکتر ساینا این است که راههای پیشگیری ویروس اچ آی وی، فعالیتهای پرخطری که شانس ابتلا به این ویروس را افزایش میدهند و علائم اولیه ویروس اچ آی وی را بشناسید تا از ابتلا به این ویروس در امان مانده یا در صورت ابتلا با درمان بهموقع بتوانید به زندگی طبیعی بازگردید.
سؤالات متداول
ویروس اچ آی وی از طریق روابط جنسی واژینال، سکس دهانی و سکس مقعدی بدون محافظت، سرنگ و سایر وسایل بُرنده مشترک، انتقال خون و از مادر به فرزند در بارداری، زایمان و شیردهی منتقل میشود.
اچ آی وی در بیرون از بدن (مثلاً روی سطوح) مدت زیادی زنده نمیماند و نمیتواند تولیدمثل کند. ویروس از طریق هوا و آب منتقل نمیشود.
اچ آی وی ویروسی نسبتاً آسیبپذیر است و خشک شدن محیط برایش کشنده است؛ اما به گفتهی مرکز کنترل و پیشگیری بیماریهای آمریکا این ویروس در سرنگهای آلوده و البته در شرایط خاص دمایی تا ۴۲ روز هم میتواند زنده بماند.[۴]
بعضی افراد سالها قبل از اینکه متوجه شوند مبتلا هستند، بدون اینکه علائم اچ آی وی داشته باشند. طبق نظر مرکز دولتی کنترل اچ آی وی آمریکا (HIV.gov) علائم اچ آی وی ممکن است تا یک دهه یا بیشتر مخفی بماند. این به این معنی کماهمیت بودن موارد ابتلای بدون علامت به اچ آی وی نیست. همچنین فرد آلودهای که علائم اچ آی وی ندارد میتواند بیماری را به دیگران انتقال دهد.
تب در صدر جدول علائم اچ آی وی اولیه قرار دارد و ممکن است همراه با علائم دیگری ازجمله ضعف، تورم غدد لنفاوی و درد گلو همراه باشد.
اگر مشکوک هستید که به ویروس اچ ای وی مبتلا شدهاید میتوانید پزشک عمومی، داخلی یا متخصص بیماریهای عفونی رجوع کنید تا برایتان آزمایش تشخیصی تجویز کند. اگر هم توان مالی پرداخت هزینههای آزمایش را ندارید میتوانید به سایت ircha.tums.ac.ir مراجعه کنید تا بتوانید مراکز حمایتی شهرتان را پیدا کنید.
همراهان مجله سلامت دکتر ساینا، شما عزیزان میتوانید سوالات خود را در رابطه با موضوع این مقاله در بخش نظرات بنویسید. متخصصان ما در تلاش هستند تا در کوتاهترین زمان ممکن به پرسشهای شما پاسخ دهند.
جدول خلاصهی مشخصات بیماری
| نام بیماری | عفونت اچ آی وی / ایدز |
| تخصص مربوطه | داخلی, عفونی، زنان، ارولوژی |
| علائم | علائم اچ آی وی در ابتدا شبیه سرماخوردگی است: بدندرد، تب، آبریزش بینی، کاهش وزن، ضعف و خستگی، تعریق شبانه، تورم غدد لنفاوی، اختلالات قاعدگی در زنان، عفونتهای مکرر قارچی دهان و واژن، تغییرات خلقی و روانی. بعد فرد بدون علامت میشود و در انتهای بیماری دچار عفونتهای فرصت طلب مکرر میشود. |
| عوارض | سارکوم کاپوسی، عفونت سایتومگالوویروس، مننژیت کریپتوکوکی، توکسوپلاسموز، کاندیدیاز، پنوموسیستیس پنومونیه، توبرکلوز (سل) |
| علت | تبادل مایعات بدن از قبیل خون، مایع منی، ترشحات واژینال، شیر مادر |
| موارد ریسک بالای ابتلا | انتقال خون، استفاده از سرنگ مشترک، رفتارهای پرخطر جنسی (سکس دهانی، مقعدی یا واژینال بدون کاندوم) ، انتقال از مادر به کودک در دوران بارداری، حین زایمان و در شیردهی |
| روشهای تشخیص | تستهای آنتیژنی، آنتیبادی، ترکیب آنتیژن/آنتیبادی، تست بار ویروسی |
| روشهای درمان | ترکیبی از انواع داروهای ضد رتروویروسی |
| داروها | داروهای ضدرتررویروس به اضافه درمان عفونتهای همراه |
| میزان شیوع | در حال حاضر ۳۸ میلیون مورد شناخته شده اچ آی وی در سراسر جهان وجود دارد که بیشتر آن مربوط به قاره افریقا است. |
| نرخ بقا | در حال حاضر متوسط امید به زندگی در یک بیمار اچ آی وی مثبت ۵۶ سال است که ۹.۱ سال از متوسط جمعیت عادی کمتر است |
| نرخ مرگومیر | در سال ۲۰۱۹ در سراسر جهان ۷۰۰ هزار نفر ار اثر اچ آی وی فوت کردند که نسبت به میانگین سالانه از سال ۲۰۱۰، ۳۹ درصد کاهش داشته |
| آمار ایران | در ایران تاکنون ۵۹۰۰۰ مورد اچ آی وی شناسایی شده که ۰.۰۸ نفر به ازای هر هزار نفر جمعیت است |
Global HIV & AIDS statistics — ۲۰۲۰ fact sheet, UNAIDS
Islamic Republic of Iran, UNAIDS
Acute HIV Infection, ScienceDirect