آی وی اف چیست؟ | مراحل و مراقبتهای بعد از IVF


آی وی اف یا لقاح آزمایشگاهی یک روش فرزندآوری برای کسانی است که سایر روشهای درمانی برای ناباروری روی آنها مؤثر نبوده است. فرآیند لقاح در روش آی وی اف در محیط آزمایشگاه صورت میگیرد و سپس رویان برای ادامهی فرآیند بارداری به رحم مادر منتقل میشود. در این مقاله نحوهی انجام و مراحل آی وی اف، شانس موفقیت و مراقبتهای قبل و بعد از آن را بررسی کرده و در انتها سؤالات شما را پاسخ میدهیم.
فهرست آنچه میخوانید:
- آی وی اف (IVF) چیست؟
- در چه شرایطی درمان به روش IVF پیشنهاد میشود؟
- شانس باروری در آی وی اف چقدر است؟
- سن مادر تا چه اندازه در موفقیت آی وی اف مؤثر است؟
- مراحل انجام ای وی اف
- طول درمان IVF
- عوارض ای وی اف
- علل شکست آی وی اف چیست؟
- آمادگی های قبل از انجام IVF
- مراقبتهای بعد از ای وی اف
- کلام آخر دکترساینا
- سؤالات متداول
آی وی اف (IVF) چیست؟
لقاح آزمایشگاهی یا آی وی اف نوعی فناوری برای کمک به باروری (assistive reproductive technology) است. در این روش، تخمکها از تخمدان زنان استخراج شده (تخمککشی) و در محبط آزمایشگاه با اسپرم بارور میشوند. تخمکهای بارورشده با نام رویان نیز شناخته میشوند. در آخرین مرحلهی آی وی اف، رویانها به رحم مادر منتقل شده یا برای بارداریهای بعدی فریز میشوند.
تخمک و اسپرم مورد استفاده در روش ای وی اف الزاماً از زوجی که قصد باروری دارند گرفته نمیشوند؛ ممکن است یک زوج به دلایل مختلف از سلولهای تولیدمثلی افراد اهداکننده استفاده کنند. همچنین این امکان وجود دارد که رویانها در رحم جایگزین یک فرد داوطلب قرار داده شوند.
آی وی اف یا لقاح آزمایشگاهی یک روش جایگزین بارداری در افرادی است که نمیتوانند بهطور طبیعی بچهدار شوند.
در چه شرایطی درمان به روش IVF پیشنهاد میشود؟
لقاح آزمایشگاهی یا همان IVF برای درمان بسیاری از علتهای ناباروری پیشنهاد میشود و بسیاری از زوجهای نابارور میتوانند از این روش برای فرزندآوری بهره ببرند. آی وی اف خصوصاً برای باروری زنان بالای چهل سال میتواند اثربخشی زیادی داشته باشد.
برخی از موارد ناباروری که با کمک آی وی اف قابل درمان هستند عبارتاند از:
- آسیب یا انسداد لولههای فالوپ؛ زمانیکه آسیب لولههای فالوپ مانع از بارور شدن تخمک یا مانع از رسیدن رویان به رحم میشود، درصورتیکه تخمکها سالم باشند آی وی اف میتواند به بارداری کمک کند.
- مشکلات تخمکگذاری؛ هنگامیکه افراد تخمکگذاری ندارند یا تخمکگذاری نامنظم دارند.
- اندومتریوز؛ رشد بیرویهی بافت رحم به خارج از رحم یا لولههای فالوپ که معمولاً عملکرد تخمدانها، رحم یا لولههای رحمی را مختل میکند.
- فیبروم رحم؛ تودهی خوشخیم (غیرسرطانی) رحم که میتواند مانع لانهگزینی تخمک بارورشده شود.
- توبکتومی؛ هنگامیکه عمل عقیمسازی زنان از طریق بستن لولههای فالوپ انجام شده است.
- اختلال در تولید اسپرم؛ هنگامیکه تعداد اسپرمها پایین است و نمیتواند تخمک را بهطور طبیعی بارور سازد.
- اختلال در عملکرد اسپرم؛ کاهش تحرک اسپرم که مانع از بارورسازی تخمک میشود.
- ناباروری بدون دلیل مشخص؛ زمانیکه پس از بررسی، علت ناباروری شناسایی نشده است.
- اختلالات ژنتیکی؛ در مواردی که زن یا مرد دچار ژن معیوب باشند (مانند هموفیلی یا تالاسمی)، شرایطی وجود دارد که ابتدا تخمک و اسپرم در فضای آزمایشگاه از لحاظ ژنتیکی غربالگری شوند و فقط سلولهای تولیدمثلی سالم (فاقد نقص ژنتیکی) به مرحلهی باروری برسند.
- حفظ تخمکهای سالم برای آینده؛ در افرادی کهممکن است به زودی در قابلیت باروری خود دچار اختلال شوند (برای مثال کسانی که در شرف آغاز شیمیدرمانی هستند) این امکان وجود دارد که تخمکها یا اسپرمهای سالم از بدن استخراج شده و برای بارداریهای بعدی فریز شوند.
- ناسازگار بودن اسپرم با فضای رحم؛ گاهی هم اسپرم و هم تخمک در سلامت کامل هستند؛ ولی فضای رحم زن و اسپرم مرد با یکدیگر سازگاری ندارند و بارداری از طریق رابطهی جنسی ممکن نیست.
شانس باروری در آی وی اف چقدر است؟
احتمال موفقیت آی وی اف و شروع بارداری به عوامل بسیار زیادی بستگی دارد. یکی از مهمترین عوامل مؤثر بر شانس موفقیت ای وی اف، علت اصلی و زمینهای ناباروری زوجها است. سایر موارد تاثیرگذار در روند موفقیت IVF عبارتند از:
- زمان استخراج تخمکها (اینکه تخمکها فریز شدهاند یا تازه هستند)
- کیفیت و قابلیت باروری اسپرم و تخمک
- فرآیند انتقال تخمک بارورشده (رویان) به رحم
- سن مادر
سن مادر تا چه اندازه در موفقیت آی وی اف مؤثر است؟
آخرین یافتهها نشان میدهند سن مادر یا فرد اهداکنندهی تخمک از مؤثرترین عوامل بر شانس موفقیت ای وی اف است. شانس موفقیت ای وی اف با نرخ تولد نوزاد زنده سنجیده میشود:[۱]
- احتمال تولد نوزاد در زنان کمتر از ۳۵ سال معادل ۵۴ درصد است.
- احتمال تولد نوزاد در زنان ۳۵ تا ۳۷ ساله سال معادل ۴۱ درصد است.
- احتمال تولد نوزاد در زنان ۳۸ تا ۴۰ ساله سال معادل ۲۷ درصد است.
- احتمال تولد نوزاد در زنان ۴۱ تا ۴۲ ساله سال معادل ۱۴ درصد است.
- احتمال تولد نوزاد در زنان بالاتر از ۴۳ سال معادل ۴ درصد است.
البته همانطورکه اشاره شد، سن مادر تنها یکی از فاکتورهای مؤثر در موفقیت عمل آی وی اف است؛ برای بررسی دقیقتر احتمال موفقیت این عمل، با پزشک متخصص زنان و زایمان مشورت کنید.
برای مشاهده لیست بهترین متخصص زنان و زایمان کلیک کنید:
ارتباط تلفنی با متخصص زنان ارتباط آنلاین با متخصص زنانمراحل انجام ای وی اف
آی وی اف پنج مرحلهی اصلی دارد؛ تحریک تخمدان، استخراج تخمک، تهیهی نمونهی اسپرم، بارور کردن تخمک و انتقال رویان. البته همانطور که پیشتر اشاره کردیم پیش از انجام آی وی اف پزشک آزمایشات مربوطه را انجام میدهد تا علت ناباروری مشخص شود.
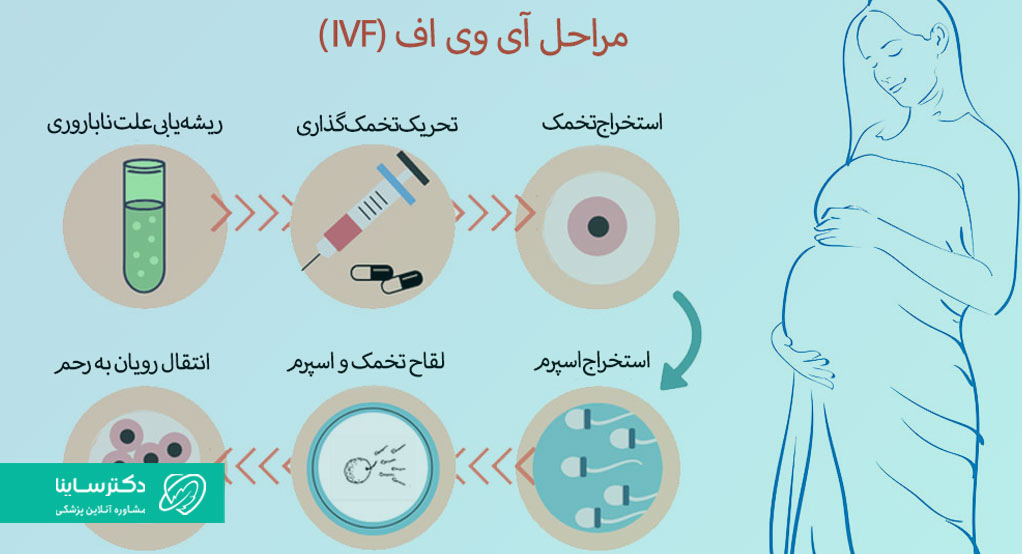
تحریک تخمدان
بهطورطبیعی در بدن زنان هر ماه یک تخمک از تخمدانها آزاد میشود؛ ولی برای انجام آی وی اف به چند تخمک نیاز است؛ بنابراین پزشکان با تجویز داروهای محرک تخمکگذاری، این فرآیند را تحریک میکنند.
بدن به دنبال مصرف این داروها چندین تخمک آزاد میکند. پزشک در این مدت عملکرد تخمدانها و آزادسازی تخمکها را از طریق آزمایش خون و تصویربرداری سونوگرافی تحت نظر میگیرد.
استخراج تخمک
زمانیکه تخمدانها آمادهی رهاسازی تخمک میشوند، پزشک عمل استخراج تخمکها را انجام میدهد. این فرآیند تحت بیهوشی عمومی انجام میشود و طی آن پزشک یک لولهی بسیار ظریف مجهز به سوزن را از طریق واژن وارد رحم و سپس تخمدان میکند. این لوله به قابلیت مکش مجهز است. پس از رسیدن سوزن به تخمدان، پزشک تخمکها و مایع درون فولیکولهای آماده را با استفاده از قدرت مکش جمعآوری میکند.
تهیه نمونه اسپرم
پس از اینکه مرد نمونهی اسپرم خود را به مرکز مربوطه تحویل میدهد، پزشک مایع حاوی اسپرمها را در یک ظرف آزمایشگاهی با تخمکها مخلوط میکند. در اغلب موارد در این مرحله تخمک و اسپرم بهطور خودبهخودی با یکدیگر لقاح برقرار میکنند و رویان را تشکیل میدهند؛ اما بعضی اوقات پزشک تخمک را با روش «تزریق درون سیتوپلاسمی اسپرم (ICSI)» بارور میکند.
کشت رویان
پس از لقاح تخمک و اسپرم، پزشک مدتی زیگوت یا همان تخمک بارورشده را تحت نظر میگیرد. زیگوت باید در شرایط آزمایشگاه تقسیم سلولی انجام داده و رویان را تشکیل دهد. ممکن است پزشک سلامت مادهی ژنتیک رویان را نیز در این مرحله بررسی کند.
انتقال رویان به رحم
انتقال رویانها به رحم معمولاً سه تا پنج روز پس از بارور کردن تخمک اتفاق میافتد. درصورتی که رویانها در سلامت کامل باشند، پزشک وسیلهای به نام کاتتر را که شبیه به یک لولهی بسیار ظریف است وارد واژن کرده و با عبور از دهانهی رحم، آن را به حفرهی رحم وارد میکند. سپس رویانها به فضای رحم رها میشوند.
در این مرحله ممکن است یک یا چند رویان به دیوارهی رحم بچسبند و بارداری شروع شود. البته ممکن است هیچیک از رویانها بهدرستی به رحم متصل نشوند که طبیعتاً این اتفاق منجر به بارداری نمیشود. اتصال رویان به دیوارهی رحم معمولاً بین ۶ تا ۱۰ روز طول میکشد.
طول درمان IVF
مراحل آی وی اف بهتنهایی درحدود چهار هفته طول میکشد؛ اما در اغلب موارد زوجها ابتدا مراحل اولیه و تخصصی را پشت سر میگذارند. برای مثال برای انجام آی وی اف ابتدا نیاز است مراحلی از جمله ریشهیابی علت ناباروری، امتحان کردن بعضی روشهای درمانی سادهتر، بررسی کیفیت اسپرم و تخمک و معاینهی فضای رحم و تخمدانها را طی کنید.
مراحل آی وی اف چهار هفته طول میکشد؛ اما یک سری آمادگیها نیز باید پیش از عمل انجام شوند.
عوارض ای وی اف
آی وی اف روش پرخطری محسوب نمیشود: اما ممکن است با برخی عوارض ناخواسته همراه باشد:
- چندقلوزایی: همانطورکه پیشتر گفتیم، در ای وی اف چندین رویان به فضای رحم وارد میشوند و ممکن است بیشتر از یک رویان به دیوارهی رحم متصل شود که منجر به چندقلوزایی میشود.
- زایمان زودرس و وزن کم نوزاد هنگام تولد: مطالعات نشان دادهاند که ای وی اف میتواند احتمال زایمان زودرس یا تولد نوزاد با وزن کمتر از حالت عادی را افزایش دهد.[۲]
- سندرم تحریک بیشازحد تخمدانها: در روش ای وی اف برای آزادسازی همزمان چند تخمک، از داروهای محرک تخمکگذاری استفاده میشود که میتواند منجر به بروز سندرم تحریک بیشازحد تخمدانها (OHSS) شود.
- بارداری خارج رحمی: باوجود اینکه در آی وی اف رویانها در رحم قرار داده میشوند؛ اما حدود پنج درصد بارداریهای از طریق آی وی اف، به بارداری خارج رحمی منتهی میشوند.[۳]
- نقصهای مادرزادی نوزاد: پژوهشهای مختلفی بهاحتمال بروز نقصهای مادرزادی در بارداریهای آی وی اف پرداختهاند. این آزمایش ها نتایج مختلفی را نشان میدهند. برخی از این پژوهشها اندکی افزایش را در احتمال بروز نقصهای مادرزادی در نوزادان حاصل از عمل آی وی اف نشان میدهند. البته هنوز دقیقاً مشخص نیست که آیا خود عمل آی وی اف نیز در این امر نقشی دارد یا خیر. احتمال دارد این امر صرفاً ناشی از مشکلات ناباروری والدین (بهخصوص برخی ناباروریهای مردان) و همچنین بالا بودن میانگین سنی مادرانی باشد که عمل آی وی اف را انجام میدهند.
علل شکست آی وی اف چیست؟
احتمال عدم موفقیت در آی وی اف نسبتاً بالاست. شاید پزشک نتواند علت شکست آی وی اف را در مورد بهخصوص شما شناسایی کند؛ اما با شناخت علل کلی شکست و ارزیابی آنها، میتوان شانس موفقیت را بالا برد.
شکست آی وی اف به علت بروز مشکل در فرآیند کاشت رویان در رحم
این شکست میتواند به دلیل مشکل در تخمک بارورشده (رویان)یا مشکل فضای رحم اتفاق میافتد. بسیاری از رویانها حدوداً پنج روز پس از لقاح آزمایشگاهی از بین میروند؛ توقف رشد رویانها مسئول حدود ۹۰ درصد از این موارد شکست آی وی اف است.
شکست آی وی اف به علت کیفیت تخمکها
در بعضی موارد رحم مادر در سلامت کامل است؛ اما تخمکهای مادر به دلایل مختلف (مثلاً بالا رفتن سن) کیفیت و سلامت خود را از دست دادهاند. بهترین روش برای باروری این افراد استفاده از آی وی اف با تخمک اهدائی است.

شکست آی وی اف به علت سن مادر
تخمکهای موجود در بدن زنان از بدو تولد ثابت هستند. در سنین باروری، هرماه یک تخمک آزاد میشود؛ ولی از سی سالگی به بعد، تعداد و کیفیت تخمکها بهطور نسبتاً ناگهانی افت میکند. این احتمال وجود دارد که تعداد تخمکهای استخراجشده از بدن مادر کافی نباشند یا قابلیت باروری آنها افت کرده باشد.
شکست آی وی اف به علت کیفیت اسپرم
برخی فاکتورها از جمله میزان تحرک اسپرمها و سلامت آنها در میزان موفقیت آی وی اف نقش دارند. البته معمولاً چنین مواردی قبل از شروع آی وی اف، یعنی در مرحلهی ریشهیابی ناباروری سنجیده میشوند؛ ولی بااینوجود پائین بودن کیفیت اسپرمها میتواند در شکست آی وی اف دخیل باشد.
شکست آی وی اف به علت مشکلات ژنتیکی و کروموزومی
یکی از اثرات منفی بالا رفتن سن بر تخمکها، تغییرات مادهی ژنتیکی موجود در هر تخمک است. نتیجهی آی وی اف در زنان بالای ۴۰ سال اغلب با شکست همراه است که اصلیترین دلیل آن اشکالات تخمکها است.
البته ایراد ژنتیکی ممکن است ناشی از اسپرم نیز باشد. در برخی موارد نیز DNA موجود در اسپرمها دچار نقص بوده و منجر به شکست آی وی اف میشود.
شانس موفقیت عمل آی وی اف حدود ۵۰ درصد است و با بالا رفتن سن کمتر میشود.
آمادگی های قبل از انجام IVF
رعایت برخی موارد قبل از انجام ای وی اف و حین آن میتواند شانس یک بارداری موفق را افزایش دهد:
- تغذیه و وزن مناسب: تناسب اندام و داشتن وزن متعادل یکی از اصلیترین مؤلفهها برای داشتن یک بارداری موفق است. شما میتوانید با در نظر داشتن سلامت و تعادل رژیم غذایی، شاخص تودهی بدنی (BMI) خود را در محدودهی نرمال (بین ۲۰ تا ۲۵) نگه دارید.
- پرهیز از استعمال دخانیات و اجتناب از کافئین و نوشیدنیهای الکلی: علاوهبر مضرات عمومی و شناختهشدهی نیکوتین و الکل، این دو ماده میتوانند بر ای وی اف نیز اثر گذارند و شانس بارداری را کاهش دهند. همچنین بهتر است زمانیکه برای ای وی اف آماده میشوید مصرف کافئین خود را تا جای ممکن کاهش دهید.
- مصرف ویتامینها و مکملهای مناسب: یکی از عوامل مؤثر بر کیفیت تخمکها، سلامت بدن مادر است؛ بنابراین میتوانید قبل از انجام ای وی اف با کمک یک آزمایش خون، سطح ویتامینها و مواد معدنی بدن خود را بسنجید و پس از شناسایی کمبودهای بدن، این مشکل را با مصرف مکملهای غذایی مناسب برطرف کنید.
- کسب مهارت در روشهای ریلکسیشن: استرس و اضطراب از شایعترین احساسات زوجها هنگام آمادهسازی برای ای وی اف است. این احساسات منفی میتوانند با تضعیف سلامت و کیفیت سلولهای تولیدمثلی (اسپرم و تخمک)، شانس موفقیت ای وی اف را کاهش دهند. به همین جهت بهتر است از قبل، با فرا گرفتن تکنیکهای آرامش روح و جسم، خود را برای این چالش آماده کنید.
مراقبتهای بعد از ای وی اف
مراقبتهای بعد از عمل ای وی اف میتوانند درصد موفقیت را افزایش دهند. در ادامه به بایدها و نبایدهای بعد از ای وی اف میپردازیم:
- مراقبت حال خودتان باشید: شما بهتازگی عملی داشتهاید که ممکن است زندگی شما را برای همیشه تغییر دهد! پس چند روز اول پس از عمل از خودتان بهخوبی مراقبت کنید و سعی کنید حال روحی خود را تحت کنترل داشته باشید.
- داروهای خود را مصرف کنید: ممکن است پزشک بعد از عمل ای وی اف برای شما دارو تجویز کند. داروهای خود را حتماً طبق دستور پزشک مصرف کنید و دورهی درمان را کامل کنید.
- رژیم غذایی سالم داشته باشید: در این دوره از مصرف غذاهایی با ارزش غذایی پائین اجتناب کنید و از مصرف میوهها و سبزیها غافل نشوید. در نظر داشته باشید که ممکن است شما در ابتدای ۹ ماه بارداری باشید؛ رژیم غذایی شما باید حاوی تمام ترکیبات ضروری مانند پروتئین و انواع ویتامینها باشد.
- مصرف مکملهای فولیک اسید را تحت نظر پزشک آغاز کنید: مصرف فولیک اسید در دوران بارداری با سلامت جنین رابطهی مستقیم دارد؛ ولی هرگز بدون مشورت با پزشک مصرف این مکملها را شروع نکنید.
- از برقراری رابطهی جنسی بپرهیزید: رحم حین رابطهی جنسی دچار انقباضاتی میشود که میتوانند در اتصال رویانها به دیوارهی رحم اختلال ایجاد کنند. همچنین فعالیت جسمی شدید در اولین روزهای پس از آی وی اف میتواند مانع از موفقیت این عمل شود.
- بلافاصله از بی بی چک استفاده نکنید: در نظر داشته باشید که حداقل حدود دو هفته طول میکشد تا رویانها به رحم متصل شوند و هورمونهای مخصوص بارداری توسط جفت تولید شده و وارد خون شوند.
- انجام تست بی بی چک بلافاصله پس از ای وی اف احتمالاً نتیجهی منفی دارد؛ اما این نتیجه نشانگر عدم باروری شما نیست و فقط باعث افزایش اضطراب و نگرانی شما میشود.
- علائم خود را جدی بگیرید: اگر در روزهای پس از ای وی اف علائمی مانند درد شکم، نفخ، حالت تهوع، اسهال و استفراغ داشتید حتماً بلافاصله با پزشک خود صحبت کنید. این علائم میتوانند نشانهی سندرم تحریک بیشازحد تخمدان باشند.
- از گرمای شدید اجتناب کنید: گرمای شدید ناشی از دوش گرفتن با آب داغ، نشستن در وان حمام آب گرم یا سونا و جکوزی میتواند ای وی اف را به مخاطره بیندازد. توصیه میشود در هفتهی اول پس از ای وی اف بهطورکل از وان حمام استفاده نکنید.
کلام آخر دکترساینا
آی وی اف میتواند برای والدینی که در سایر روشهای بارداری با شکست مواجه شدهاند امیدبخش باشد؛ اما احتمال موفقیت آی وی اف به عوامل متعددی بستگی دارد. پیش از انجام این عمل با متخصصین مشورت کنید و تمامی جوانب را بسنجید. با رعایت تمامی نکات و در نظر گرفتن تمامی جوانب، میتوانید شانس موفقیت این عمل را بالا ببرید. برای صحبت با پزشک متخصص زنان، همین حالا از سامانه دکترساینا اقدام کنید.
سؤالات متداول
ای وی اف بهطورکلی پروسهی دردناکی تلقی نمیشود. احتمالاً هنگام انتقال رویانها به درون رحم کمی احساس سوزش خواهید داشت. درصورتیکه احساس ناراحتی دارید میتوانید از پزشک خود بخواهید حین عمل از داروهای مسکن و بیحسکننده استفاده کند.
هرچند شروع بارداری در روش ای وی اف با بارداری طبیعی تفاوت دارد؛ ولی بقیهی مراحل بارداری و زایمان در این دو نوع روش هیچ تفاوتی با یکدیگر ندارند. فرزندانی که از طریق روش ای وی اف متولد میشوند بههیچعنوان با کودکان دیگر متفاوت نیستند.
به تمام زوجهایی که با ای وی اف اقدام به بارداری میکنند توصیه میشود حداقل تا دو هفته پس از مرحلهی آخر، یعنی انتقال رویانها به رحم هیچگونه رابطه یا فعالیت جنسی نداشته باشند؛ چراکه فعالیت فیزیکی شدید و انقباضات رحم حین ارگاسم زنان میتوانند مانع از اتصال رویانها به دیوارهی رحم شوند.
عوامل مختلفی میتوانند بر ای وی اف اثر بگذارند؛ ولی اصلیترین دلیل تشکیل نشدن جنین در این روش پائین بودن کیفیت رویان است. بسیاری از رویانها به دلیل برخی نقصها، پس از منتقل شدن به رحم قادر به اتصال به دیوارهی رحم نیستند.
پزشکان توصیه میکنند بین دو سیکل ای وی اف حداقل یک دورهی قاعدگی وجود داشته باشد؛ یعنی بهتر است پس از یکبار انجام ناموفق ای وی اف، حدود ۴ تا ۶ هفته برای تکرار آن صبر کنید.
پژوهشها هنوز دراینباره کامل نیست. برخی پژوهشها اندکی افزایش را در خطر نقص مادرزادی در نوزادان حاصل از روش آی وی اف در مقایسه با نوزادان حاصل از بارداری طبیعی نشان دادهاند. ممکن است ناباروری والدین یا بالا بودن سن مادر منجربه این افزایش شوند. درحالحاضر هیچ پژوهشی تأیید نکرده که روش آی وی اف منجر به افزایش خطر نقص مادرزادی نوزاد شود.
اغلب زوجها برای نتیجه گرفتن از ای وی اف مجبور به تکرار چندبارهی آن هستند. خوشبختانه از لحاظ فیزیولوژیک هیچ محدودیتی در تعداد دفعات مجاز انجام ای وی اف وجود ندارد.

برای صحبت با پزشک نیاز به مراجعه حضوری نیست! در سامانهی دکتر ساینا میتوانید در هر زمان و هر کجا از بیش از ۲۵۰۰ پزشک و روانشناس متخصص مشاوره فوری متنی، صوتی یا ویدیویی دریافت کنید.
[۱] Centers for Disease Control and Prevention. ۲۰۱۷ Assisted reproductive technology fertility clinic success rates report.
[۲] Cavoretto, P., Candiani, M., Giorgione, V., Inversetti, A., Abu-Saba, M. M., Tiberio, F., Sigismondi, C., & Farina, A. (2018). Risk of spontaneous preterm birth in singleton pregnancies conceived after IVF/ICSI treatment: meta-analysis of cohort studies. Ultrasound in obstetrics & gynecology : the official journal of the International Society of Ultrasound in Obstetrics and Gynecology, 51(1), 43–۵۳. https://doi.org/10.1002/uog.18930
[۳] Malak, M., Tawfeeq, T., Holzer, H., & Tulandi, T. (2011). Risk factors for ectopic pregnancy after in vitro fertilization treatment. Journal of obstetrics and gynaecology Canada : JOGC = Journal d’obstetrique et gynecologie du Canada : JOGC, 33(6), 617–۶۱۹. https://doi.org/10.1016/S1701-2163(16)34910-6
